 August 2016 Problemă
August 2016 Problemă
Fibre & Sindromul de Colon Iritabil — Strategii
pentru Consiliere Pacienți
De Judith C. Thalheimer, RD, LDN
Azi e Dietetician
Vol. 18 No. 8 P. 34
Fiber declanșează adesea simptome la pacienții cu IBS, dar este, de asemenea, un tratament recomandat în mod obișnuit. Iată cum pacienții pot mânca o dietă bogată în fibre fără a agrava stresul GI.între 25 și 45 de milioane de oameni din Statele Unite suferă de sindromul intestinului iritabil (IBS).,1 „IBS este o afecțiune bazată pe simptome definită de prezența durerii abdominale și a obiceiurilor intestinale modificate”, spune William Chey, MD, profesor de gastroenterologie la Universitatea din Michigan. „Pacienții pot avea constipație, diaree sau ambele”, spune Chey. Cauza acestei afecțiuni, care afectează toate grupele de vârstă, nu este cunoscută, dar simptomele pot fi rezultatul unei perturbări a modului în care interacționează intestinul, creierul și sistemul nervos.,1
„IBS este afectat de mulți factori”, spune Torey brațul, MS, RDN, CSSD, un purtător de cuvânt național al Academiei de nutriție și Dietetică, „inclusiv genetica, microbiomul intestinal, sistemul imunitar, interacțiunea intestin-creier și dieta.”Dieta nu provoacă IBS, dar mâncarea poate agrava simptomele, deoarece intestinul depășește stimulul alimentelor.1
nu există teste diagnostice pentru IBS și nu există tratament universal.1 în timp ce o varietate de medicamente sunt disponibile care vizează simptome specifice cum ar fi diareea sau constipația, modificările dietetice sunt o modalitate comună de abordare a gestionării acestei afecțiuni., „Tratamentul pentru IBS este foarte individualizat”, spune Emily Haller, RDN, care consiliază pacienții IBS de la divizia de Gastroenterologie a Universității din Michigan Health System. Potrivit Fundației Internaționale pentru Tulburări gastro-intestinale funcționale (IFFGD), nu există sfaturi dietetice generalizate pentru tratarea IBS. Metode precum jurnalele alimentare și dietele de eliminare sunt de obicei utilizate pentru a identifica alimentele declanșatoare și se recomandă ca pacienții să evite alimentele cunoscute care produc gaze și să încerce să abordeze diareea și constipația prin dietă.,1 deoarece constipația este un simptom foarte frecvent în IBS, creșterea aportului de fibre pare a fi o recomandare dietetică rezonabilă. IFFGD raportează că adăugarea de fibre poate ajuta la îmbunătățirea funcției intestinale, în special în IBS cu Constipație (IBS-C).1
ce fel de fibre este cel mai bun?
„toleranța la fibre în IBS este foarte variabilă”, spune Haller. „Știm că fibrele sunt esențiale pentru o sănătate bună, dar, ca și în cazul oricărui lucru, prea mult lucru bun poate fi rău.”
în timp ce oamenii au declanșatori alimentari diferiți, brațul spune că alimentele fibroase sunt una dintre cele mai frecvente., „Fibra poate fi cu siguranță un declanșator pentru unii clienți”, spune brațul, „dar poate fi, de asemenea, un mare ajutor pentru alții. Variază de la o persoană la alta.”Trucul este că nu toate fibrele sunt create egale. Unele fibre sunt solubile, unele insolubile; unele fibre sunt fermentabile, unele nu sunt. înțelegerea diferenței este esențială pentru a ajuta pacienții cu IBS să găsească o dietă care să le ușureze simptomele.fibrele solubile vs insolubile fibrele solubile sunt dispersabile în apă; fibrele insolubile nu sunt.,2 O analiză a 17 studii clinice controlate randomizate de suplimente de fibre în IBS pacienți a constatat că suplimentarea cu fibre insolubile, cum ar fi porumb sau tărâțe de grâu, nu se ameliora simptomele IBS, dar suplimentarea cu fibre solubile, cum ar fi psyllium, ispaghula, sau calciu polycarbophil, îmbunătățit în mod semnificativ simptomele.3 „fibrele creează vrac, dar nu toate fibrele sunt aceleași”, spune Chey. „Fibrele insolubile funcționează pentru constipație prin creșterea biomasei în scaun și pot crea chiar stimulare mecanică în intestin, declanșând motilitatea., Acest lucru poate ajuta la ușurarea constipației, dar la persoanele cu anomalii subiacente ale funcției motorii și senzații intestinale excesiv de sensibile caracteristice IBS, fibrele insolubile pot agrava simptomele.”Dar fibrele solubile nu au același efect, spune Chey. „Fibrele solubile cresc biomasa, dar nu în același mod pur mecanic. Aceasta mărește capacitatea de menținere a apei a scaunului, înmuierea acestuia și ușurarea trecerii.,”Deci, dintr-o pură punct de vedere mecanic, fibre insolubile pot fi mai susceptibile de a declanșa simptome de IBS, în timp ce fibrele solubile pot aduce o oarecare ușurare, în special în IBS-C.
” diferite studii au arătat că fibrele solubile beneficii constipație și, în ansamblu de simptome la pacienții cu IBS,” Chey spune.
o mare parte din această cercetare a analizat suplimentul de fibre psyllium. „Acest tip special de fibre solubile are o mulțime de cercetări bune în jurul ei”, spune brațul., Un studiu randomizat, controlat cu placebo, de trei luni, la 275 de pacienți cu IBS, a constatat că suplimentarea cu 10 g psyllium pe zi a îmbunătățit simptomele durerii abdominale sau disconfortului în primele două luni de suplimente și, de asemenea, a îmbunătățit severitatea simptomelor după suplimentarea de trei luni.4
cu toate acestea, obținerea de fibre solubile suficiente fără suplimente poate fi o provocare. „Clienții nu înțeleg de obicei diferența dintre cele două tipuri de fibre”, spune brațul, „iar majoritatea alimentelor fibroase au atât solubile, cât și insolubile.,”Fibrele solubile (β-glucani, gume, mucilagii și unele pectine și hemiceluloze) se găsesc frecvent în ovăz, orz, leguminoase, fructe (în special fructe de pădure) și semințe. Celuloza din fibre insolubile se găsește în toate plantele, deoarece celuloza este o componentă a pereților celulelor plantelor.2 Deci, în timp ce legumele și semințele, de exemplu, sunt surse bune de fibre solubile, ele sunt, de asemenea, în fruntea listei pentru celuloza insolubilă (împreună cu legumele rădăcinoase, brans și plantele din familia varză).,1,2 prin urmare, creșterea fibrelor solubile dietetice poate crește, de asemenea, aportul de fibre insolubile, care, deși ajută la constipație, ar putea declanșa mecanic simptomele IBS. Și există o altă preocupare cu creșterea aportului de fibre solubile: fibrele solubile sunt fermentate mai ușor decât fibrele insolubile, iar fermentația în colon a apărut ca un declanșator cheie în IBS.
Fermentable vs Nonfermentable
„Fermentabilitatea este o piesă mare în puzzle-ul IBS”, spune Chey. „Când bacteriile din colon descompun fibrele fermentabile, ele produc hidrogen, metan și dioxid de carbon., Aceste gaze provoacă distensie luminală, întinzând intestinele și colonul. Acest lucru poate fi incomod pentru oricine, dar mai ales pentru persoanele cu IBS ale căror intestine pot fi prea sensibile la o varietate de stimuli, cum ar fi alimentele sau stresul.”Dar creșterea gazelor nu este singura problemă cu fibrele fermentabile la bolnavii de IBS. „Când bacteriile descompun fibrele fermentabile, ele nu produc doar gaz; ele creează, de asemenea, acizi grași cu lanț scurt. Acești acizi scad pH-ul mediului colonic”, spune Chey., „Microbiomul intestinal este puternic influențat de pH, astfel încât ar putea juca un rol, dar acizii biliari sunt, de asemenea, foarte dependenți de pH. cercetările emergente arată că acizii biliari pot juca un rol important în IBS. Persoanele cu IBS cu diaree au niveluri mai ridicate de acizi biliari primari în colon, iar persoanele cu IBS cu constipație au niveluri mai scăzute. Prezența acizilor biliari pare să afecteze cât de repede sau încet se mișcă lucrurile prin colon.,”Fibrele solubile precum pectinele, β-glucanii și guma de guar (găsite în ovăz, orz și multe fructe și legume) sunt ușor fermentate; celuloza insolubilă și ligninele insolubile din plante și semințe lemnoase nu sunt.2
faptul că fermentarea prin microbiota intestinală este legată de simptomele IBS a dus la apariția unei diete scăzute în alimentele fermentabile ca tratament IBS. „Abordarea tradițională a tratării IBS a fost aceea de a recomanda mese mai frecvente mai mici și mai puțin fibre insolubile, grăsimi, cofeină și alimente producătoare de gaze”, spune brațul. „O abordare mai nouă este o dietă scăzută în FODMAPs.,”FODMAP este un acronim pentru oligozaharide fermentabile, dizaharide, monozaharide și polioli, toate fiind carbohidrați cu lanț scurt fermentați de bacteriile intestinale. Numeroase studii controlate observaționale și randomizate susțin eficacitatea dietei cu conținut scăzut de FODMAP la pacienții cu IBS.5
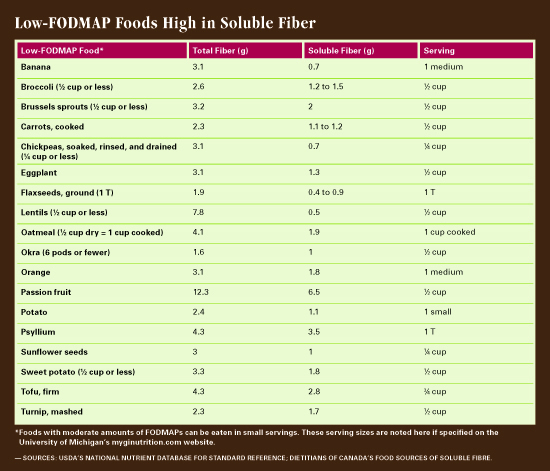
fibre pe o dietă cu conținut scăzut de FODMAP
multe alimente bogate în fibre trebuie omise pe o dietă cu conținut scăzut de FODMAP, deoarece fibrele sunt adesea fermentabile., „Obținerea de fibre suficiente pe o dietă cu conținut scăzut de FODMAP poate fi dificilă, deoarece sursele bune de fibre, cum ar fi pâinea integrală și majoritatea leguminoaselor sunt excluse”, spune Haller. „În cazul în care alte low-FODMAP, alimente bogate in fibre nu sunt încorporate, putem vedea aportul de fibre fir cu plumb Pe aceasta dieta, care nu este bun.”
O cheie pentru încorporarea fibrelor într-o dietă cu conținut scăzut de FODMAP este de a controla dimensiunile porțiilor. Cantități mai mici de alimente declanșatoare pot să nu provoace simptome. „Folosim o analogie cu găleată”, spune Haller. „Găleata reprezintă capacitatea unică a unei persoane de a tolera FODMAPs., Deoarece FODMAPs poate avea un efect treptat și cumulativ, găleata unei persoane se poate „umple” cu alimente cu conținut ridicat de FODMAP. Dacă o persoană cu sensibilități FODMAP își depășește limita și „își umple găleata”, va prezenta simptome. Uneori, doar un singur tip de FODMAP contribuie la umplerea găleții (doar lactoză sau doar fructoză, de exemplu). Uneori este un efect cumulativ: prea mulți carbohidrați fermentabili cu lanț scurt dintr-o varietate de surse, iar găleata se revarsă.din fericire ,există alimente bogate în fibre care nu sunt bogate în FODMAPs., „Quinoa este o sursă bogată în fibre, cu conținut scăzut de FODMAP”, spune Haller. „La fel și ovăzul. O jumătate de cană de fulgi de ovăz sau două linguri de tărâțe de ovăz pe ședință sunt considerate FODMAP scăzute.”În timp ce fasolea și leguminoasele sunt în general FODMAP ridicate, Haller spune că o jumătate de cană de linte și un sfert de cană de năut pot fi tolerate. Galacto-oligozaharidele din aceste impulsuri sunt solubile în apă, astfel încât înmuierea și aruncarea lichidului înainte de utilizare este esențială.6 Haller recomandă lipirea la conservele de năut și linte și clătirea și scurgerea bine., „Se crede că FODMAPs se scurge în lichidul de conservare în timp, astfel încât clătirea năutului sau a lintei conservate va spăla o mulțime de FODMAPs”, spune ea. Nucile și semințele sunt surse mari de fibre low-FODMAP. „Toate nucile, cu excepția cashews și fistic sunt FODMAP scăzut, „spune Haller,” dar vă recomandăm pumni mici. De exemplu, 20 de migdale se află pe lista high-FODMAP, dar nu veți obține prea multe FODMAP-uri dacă mâncați doar 10 până la 15. Și toate semințele, inclusiv floarea-soarelui, chia și inul, sunt bine și în cantități adecvate.”Haller recomandă adăugarea de semințe de in sau chia la alimente., „Aceasta este o altă modalitate excelentă de a adăuga fibre solubile fără a schimba gustul sau volumul alimentelor”, spune ea. „Dacă lucrați cu cineva care este un mâncător pretențios sau nu dorește să facă schimbări, trucuri de genul acesta pot crește fibrele din dieta lor.”Haller recomandă un site dezvoltat de Universitatea din Michigan divizia de gastroenterologie și hepatologie (myginutrition.com) și La Universitatea Monash Low FODMAP Dieta app pentru informații despre low-FODMAP alimente și mărimea porțiilor.multe fructe și legume au un conținut scăzut de FODMAPs, iar unele dintre acestea sunt, de asemenea, bogate în fibre solubile., „Portocalele și bananele sunt alimente cu conținut scăzut de FODMAP, bogate în fibre solubile, la fel ca fructele pasiunii și guava dacă aceste fructe sunt familiare populației tale de pacienți. Fructe de padure, cum ar fi afine și căpșuni, pepeni, cum ar fi miere și pepene galben, și struguri sunt, de asemenea, scăzut FODMAP, și, deși acestea nu sunt considerate bogate în fibre solubile, ei au unele, și totul se adaugă în sus,” Haller spune. „O optime de avocado la o ședință este, de asemenea, un aliment moderat-FODMAP care oferă fibre mari, precum și grăsimi sănătoase.,”În ceea ce privește legumele, varza de Bruxelles, morcovii, vinetele, okra, cartofii dulci și albi și napii sunt toate alimente cu conținut scăzut de FODMAP, cu un conținut mare de fibre solubile.7,8 lipirea dimensiunilor porțiunilor adecvate este esențială pentru o dietă cu conținut scăzut de FODMAP. O lingură de semințe de in măcinate sau un sfert de ceașcă de suc de butternut sunt considerate FODMAP scăzute, de exemplu, dar mai mult decât atât la o ședință oferă prea multă fibră fermentabilă.8
punerea în practică
IFFGD sugerează că pacienții cu IBS se străduiesc pentru aceleași 20 g până la 35 g de fibre recomandate populației generale., Creșterea fibrelor poate ajuta la îmbunătățirea funcției intestinului și la scăderea severității simptomelor, chiar dacă anumite alimente bogate în fibre, cum ar fi tărâțele, pot crește gazul și balonarea.1 subliniind fibre solubile poate fi deosebit de util. Potrivit Institutului Linus Pauling, rezultatele studiilor randomizate controlate sugerează că creșterea aportului de fibre solubile treptat la 12 g până la 30 g pe zi poate fi benefică pentru pacienții cu IBS-C, deși suplimentele de fibre ar putea exacerba simptomele la persoanele al căror simptom principal este diareea.,2 este esențial să crești treptat aportul de fibre, deoarece adăugarea prea multă fibră prea repede poate înrăutăți lucrurile.1,2 dacă obiectivele nu pot fi atinse cu aportul alimentar, suplimentele de fibre (în special suplimentele de psyllium) pot fi de ajutor.1,2
Cu toate acestea, încorporarea fibrelor în dieta persoanelor cu IBS ar trebui făcută în mod concertat cu alte sfaturi de tratament, cum ar fi păstrarea meselor mici. Deoarece fibra nu este singurul declanșator al simptomelor IBS și deoarece efectul fibrei variază de la o persoană la alta, dietele de eliminare și jurnalele alimentare pot fi utile pentru identificarea anumitor alimente declanșatoare., Pe lângă FODMAPs, cofeina, alcoolul, mesele bogate în grăsimi și alimentele zaharoase sunt cunoscute a fi declanșatoare comune.1 „Înregistrarea tipurilor de alimente, mărimea meselor, frecvența meselor și modul în care te-ai simțit în restul zilei ajută la găsirea legăturilor dintre alimente și simptome”, spune brațul. „Utilizați aceste informații pentru a informa o dietă de eliminare.”nutriționiștii dieteticieni înregistrați sunt cei mai potriviți pentru a evalua dieta generală și pentru a determina ce schimbări trebuie făcute”, spune Haller. „Lucrez pentru a crește treptat aportul de fibre al pacienților, alegând boabe, amidon, fructe și legume cu conținut scăzut de FODMAP.,”În timp ce este de acord că echilibrul fibrelor solubile și insolubile este important, Haller nu recomandă să sublinieze acest lucru unui pacient. „Ei au destule griji, mai ales în timpul fazei de eliminare a FODMAP”, spune Haller. „Noi, ca profesioniști în nutriție, ar trebui să fim familiarizați cu alimentele cu fibre cu conținut scăzut de FODMAP, cu conținut ridicat de fibre solubile și să lucrăm aceste informații în planurile și sugestiile noastre pentru pacienți. Exemple de meniuri, liste și idei sunt foarte utile. Am creat sugestii de mese și gustări care oferă un echilibru de nutrienți, inclusiv fibre.,”
fibrele pot declanșa simptomele IBS prin declanșarea unei reacții excesive la stimulii mecanici sau prin furnizarea de furaje pentru fermentația bacteriană. Dar fibre, și în special fibre solubile, a fost demonstrat pentru a ușura simptomele generale și constipație în IBS suferinzi. Prin creșterea lentă a aportului de fibre cu porțiuni adecvate de alimente bogate în fibre (și în special fibre solubile), care, de asemenea, au un conținut scăzut de carbohidrați fermentabili (adică FODMAPs), pacienții cu IBS pot găsi alinare—împreună cu un model alimentar general mai sănătos.
— Judith C., Thalheimer, RD, LDN, este un scriitor independent de nutriție, un educator comunitar și principalul JTRD Nutrition Education Services.
3. Bijkerk CJ, Muris JW, Knottnerus JA, sape AW, De Wit NJ. Revizuire sistematică: rolul diferitelor tipuri de fibre în tratamentul sindromului intestinului iritabil. Aliment Pharmacol Acolo. 2004;19(3):245-251.