 agosto 2016 Problema
agosto 2016 Problema
Fibra & Sindrome dell’Intestino Irritabile — Strategie
per Consulenza Pazienti
Da Judith C. Thalheimer, RD, LDN
Oggi Dietista
Vol. 18 No. 8 P. 34
La fibra spesso innesca i sintomi nei pazienti IBS, ma è anche un trattamento comunemente raccomandato. Ecco come i pazienti possono mangiare una dieta ricca di fibre senza peggiorare l’angoscia GI.
Tra 25 e 45 milioni di persone negli Stati Uniti soffrono di sindrome dell’intestino irritabile (IBS).,1 “IBS è una condizione basata sui sintomi definita dalla presenza di dolore addominale e abitudini intestinali alterate”, afferma William Chey, MD, professore di gastroenterologia presso l’Università del Michigan. “I pazienti possono avere stitichezza, diarrea o entrambi”, dice Chey. La causa di questa condizione, che colpisce tutti i gruppi di età, è sconosciuta, ma i sintomi possono essere il risultato di un disturbo nel modo in cui l’intestino, il cervello e il sistema nervoso interagiscono.,1
“L’IBS è influenzato da molti fattori”, afferma Torey Armul, MS, RDN, CSSD, portavoce nazionale dell’Accademia di Nutrizione e Dietetica, “tra cui la genetica, il microbioma intestinale, il sistema immunitario, l’interazione intestino-cervello e la dieta.”La dieta non causa IBS, ma mangiare può aggravare i sintomi in quanto l’intestino risponde troppo allo stimolo del cibo.1
Non ci sono test diagnostici per IBS e non esiste un trattamento universale.1 Mentre una varietà di farmaci sono disponibili che bersaglio sintomi specifici come diarrea o costipazione, cambiamenti dietetici sono un modo comune per affrontare la gestione di questa condizione., “Il trattamento per IBS è molto individualizzato”, afferma Emily Haller, RDN, che consiglia i pazienti IBS presso la divisione di gastroenterologia del sistema sanitario dell’Università del Michigan. Secondo l’International Foundation for Functional Gastrointestinal Disorders (IFFGD), non esiste un consiglio dietetico generalizzato per il trattamento dell’IBS. Metodi come i diari alimentari e le diete di eliminazione in genere vengono utilizzati per identificare gli alimenti trigger, ed è consigliabile che i pazienti evitino noti alimenti che producono gas e tentino di affrontare la diarrea e la stitichezza attraverso la dieta.,1 Poiché la stitichezza è un sintomo molto comune nell’IBS, aumentare l’assunzione di fibre sembra una raccomandazione dietetica ragionevole. L’IFFGD riporta che l’aggiunta di fibre può aiutare a migliorare la funzione intestinale, specialmente in IBS con costipazione (IBS-C).1
Che tipo di fibra è la migliore?
“La tolleranza della fibra in IBS è molto variabile”, afferma Haller. “Sappiamo che la fibra è essenziale per una buona salute, ma come con qualsiasi cosa, troppo di una buona cosa può essere male.”
Mentre le persone hanno diversi trigger alimentari, Armul dice che gli alimenti fibrosi sono uno dei più comuni., “La fibra può certamente essere un fattore scatenante per alcuni clienti”, afferma Armul, ” ma può anche essere di grande aiuto per gli altri. Varia da persona a persona.”Il trucco è che non tutte le fibre sono create uguali. Alcune fibre sono solubili, alcune insolubili; alcune fibre sono fermentabili, altre no. Capire la differenza è fondamentale per aiutare i pazienti IBS a trovare una dieta che allevii i loro sintomi.
Solubile vs Insolubile
Le fibre solubili sono dispersibili in acqua; le fibre insolubili non lo sono.,2 Una revisione di 17 studi randomizzati controllati di integratori di fibre in pazienti IBS ha rilevato che l’integrazione con fibre insolubili, come mais o crusca di frumento, non ha migliorato i sintomi di IBS, ma l’integrazione con fibre solubili, come psyllium, ispaghula o policarbofilo di calcio, ha migliorato significativamente i sintomi.3 “La fibra crea massa, ma non tutte le fibre sono uguali”, dice Chey. “La fibra insolubile funziona per la stitichezza aumentando la biomassa nelle feci e può anche creare una stimolazione meccanica nell’intestino, innescando la motilità., Questo può aiutare ad alleviare la stitichezza, ma nelle persone con anomalie sottostanti nella funzione motoria e sensazioni intestinali eccessivamente sensibili caratteristiche dell’IBS, la fibra insolubile può peggiorare i sintomi.”Ma la fibra solubile non ha lo stesso effetto, dice Chey. “La fibra solubile aumenta la biomassa, ma non nello stesso modo puramente meccanico. Aumenta la capacità di trattenere l’acqua dello sgabello, ammorbidendolo e facilitando il passaggio.,”Quindi, da un punto di vista puramente meccanico, la fibra insolubile può avere maggiori probabilità di innescare i sintomi di IBS, mentre la fibra solubile può effettivamente portare qualche sollievo, in particolare in IBS-C.
” diversi studi hanno dimostrato che la fibra solubile avvantaggia la stitichezza e i sintomi generali nei pazienti IBS”, dice Chey.
Gran parte di questa ricerca ha esaminato il supplemento di fibra psyllium. “Questo particolare tipo di fibra solubile ha un sacco di buona ricerca intorno ad esso,” Armul dice., Uno studio randomizzato di tre mesi, controllato con placebo su 275 pazienti con IBS ha rilevato che l’integrazione con 10 g di psillio al giorno ha migliorato i sintomi di dolore addominale o disagio nei primi due mesi di integrazione e ha anche migliorato la gravità dei sintomi dopo l’integrazione di tre mesi.4
Tuttavia, ottenere abbastanza fibra solubile senza integrazione può essere difficile. “I clienti in genere non capiscono la differenza tra i due tipi di fibre”, afferma Armul, ” e la maggior parte degli alimenti fibrosi ha sia solubili che insolubili.,”Le fibre solubili (β-glucani, gomme, mucillagini e alcune pectine ed emicellulosi) si trovano comunemente in avena, orzo, legumi, frutta (in particolare bacche) e semi. La fibra di cellulosa insolubile si trova in tutte le piante, poiché la cellulosa è un componente delle pareti cellulari delle piante.2 Così, mentre i legumi e semi, per esempio, sono buone fonti di fibra solubile, ma anche in cima alla lista per la cellulosa insolubile (insieme con ortaggi a radice, crusca, e le piante della famiglia dei cavoli).,1,2 Pertanto, l’aumento della fibra solubile alimentare può anche aumentare l’assunzione di fibra insolubile, che, sebbene aiuti con costipazione, potrebbe innescare meccanicamente i sintomi dell’IBS. E c’è un’altra preoccupazione per l’aumento dell’assunzione di fibre solubili: le fibre solubili sono più facilmente fermentate delle fibre insolubili e la fermentazione nel colon è emersa come un fattore chiave nell’IBS.
Fermentabile vs Non fermentabile
“La fermentabilità è un grosso pezzo nel puzzle IBS”, dice Chey. “Quando i batteri nel colon abbattere fibra fermentabile, producono idrogeno, metano, e anidride carbonica., Questi gas causano distensione luminale, allungando l’intestino e il colon. Questo può essere scomodo per chiunque, ma in particolare per le persone con IBS le cui viscere possono essere eccessivamente sensibili a una varietà di stimoli come cibo o stress.”Ma l’aumento della gassosità non è l’unico problema con la fibra fermentabile nei malati di IBS. “Quando i batteri abbattono la fibra fermentabile, non producono solo gas; creano anche acidi grassi a catena corta. Questi acidi abbassano il pH dell’ambiente del colon”, dice Chey., “Il microbioma intestinale è altamente influenzato dal pH, quindi potrebbe svolgere un ruolo, ma gli acidi biliari sono anche altamente dipendenti dal pH. La ricerca emergente sta dimostrando che gli acidi biliari possono svolgere un ruolo importante nell’IBS. Le persone con IBS con diarrea hanno livelli più elevati di acidi biliari primari nel colon e le persone con IBS con stitichezza hanno livelli più bassi. La presenza di acidi biliari sembra influenzare quanto velocemente o lentamente le cose si muovono attraverso il colon.,”Le fibre solubili come le pectine, i β-glucani e la gomma di guar (che si trovano nell’avena, nell’orzo e in molti frutti e verdure) sono facilmente fermentate; la cellulosa insolubile e le lignine insolubili di piante e semi legnosi, non lo sono.2
Il fatto che la fermentazione da parte del microbiota intestinale sia correlata ai sintomi dell’IBS ha portato all’emergere di una dieta a basso contenuto di alimenti fermentabili come trattamento IBS. “L’approccio tradizionale al trattamento dell’IBS era quello di raccomandare pasti più frequenti più piccoli e meno fibre insolubili, grassi, caffeina e alimenti che producono gas”, afferma Armul. “Un approccio più recente è una dieta a basso contenuto di fodmap.,”FODMAP è l’acronimo di oligosaccaridi fermentabili, disaccaridi, monosaccaridi e polioli, tutti carboidrati a catena corta fermentati dai batteri intestinali. Numerosi studi osservazionali e randomizzati controllati supportano l’efficacia della dieta low-FODMAP nei pazienti con IBS.5
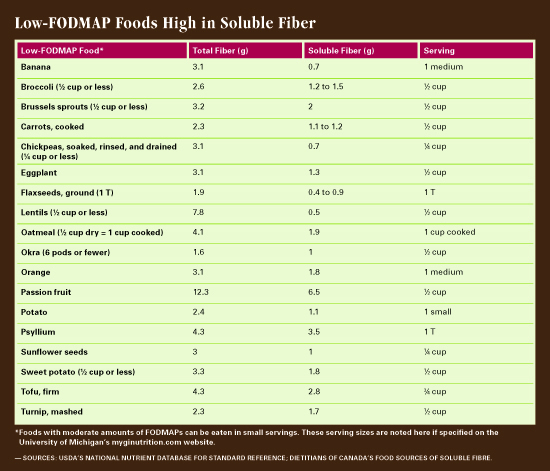
Fibra su una dieta a basso FODMAP
Molti alimenti ricchi di fibre devono essere omessi su una dieta a basso FODMAP, poiché la fibra spesso è fermentabile., “Ottenere abbastanza fibra su una dieta a basso FODMAP può essere difficile perché sono escluse buone fonti di fibre come il pane integrale e la maggior parte dei legumi”, afferma Haller. “Se altri alimenti a basso FODMAP e ricchi di fibre non sono incorporati, possiamo vedere l’assunzione di fibre precipitare su questa dieta, il che non è buono.”
Una chiave per incorporare la fibra in una dieta a basso FODMAP è controllare le dimensioni delle porzioni. Piccole quantità di alimenti trigger potrebbero non suscitare sintomi. “Usiamo un’analogia secchio,” dice Haller. “Il secchio rappresenta la capacità unica di una persona di tollerare fodmap., Poiché FODMAP può avere un effetto graduale e cumulativo, secchio di una persona può ‘riempire’ con alimenti ad alta FODMAP. Se una persona con sensibilità FODMAP supera il loro limite e ‘riempie il secchio’, sperimenteranno i sintomi. A volte solo un tipo di FODMAP contribuisce a riempire il secchio (solo lattosio o solo fruttosio, per esempio). A volte è un effetto cumulativo: troppi carboidrati fermentabili a catena corta da una varietà di fonti e il tuo secchio trabocca.”
Fortunatamente, ci sono alimenti ricchi di fibre che non sono ricchi di FODMAP., “La quinoa è una fonte ricca di fibre e a basso contenuto di FODMAP”, afferma Haller. “Anche l’avena. Mezza tazza di farina d’avena o due cucchiai di crusca d’avena per seduta sono considerati FODMAP bassi.”Mentre fagioli e legumi sono generalmente alti FODMAP, Haller dice che una mezza tazza di lenticchie e un quarto di tazza di ceci possono essere tollerati. I galatto-oligosaccaridi in questi impulsi sono solubili in acqua, quindi è essenziale immergere e scartare il liquido prima dell’uso.6 Haller consiglia di attenersi a ceci e lenticchie in scatola e risciacquare e drenare bene., “Si pensa che i FODMAPs si infiltrino nel liquido di conservazione nel tempo, quindi il risciacquo dei ceci o delle lenticchie in scatola laverà via molti dei FODMAPs”, dice. Noci e semi sono grandi fonti di fibre a basso FODMAP. “Tutti i dadi tranne anacardi e pistacchi sono bassi FODMAP”, dice Haller, ” ma raccomandiamo piccole manciate. Ad esempio, 20 mandorle sono nella lista di alta FODMAP, ma non otterrai troppi FODMAP se mangi solo da 10 a 15. E tutti i semi, tra cui girasole, chia e lino, vanno bene anche in quantità appropriate.”Haller consiglia di aggiungere semi di lino o chia macinati al cibo., “Questo è un altro ottimo modo per aggiungere fibre solubili senza modificare il gusto o il volume del cibo”, afferma. “Se stai lavorando con qualcuno che è un mangiatore esigente o non vuole apportare modifiche, trucchi del genere possono aumentare la fibra nella loro dieta.”Haller raccomanda un sito web sviluppato dalla divisione di gastroenterologia ed epatologia dell’Università del Michigan (myginutrition.com) e La Monash University Low FODMAP Dieta app per informazioni sugli alimenti a basso FODMAP e le dimensioni delle porzioni.
Molti frutti e verdure sono a basso contenuto di fodmap, e alcuni di questi sono anche ricchi di fibre solubili., “Arance e banane sono alimenti a basso FODMAP ad alto contenuto di fibre solubili, così come il frutto della passione e la guava se questi frutti sono familiari alla popolazione di pazienti. Bacche come mirtilli e fragole, meloni come melata e melone, e uva sono anche basso FODMAP, e, anche se non sono considerati ad alto contenuto di fibre solubili, hanno alcuni, e tutto si aggiunge,” Haller dice. “Un ottavo di un avocado in una seduta è anche un alimento FODMAP moderato che offre grandi fibre e grassi salutari.,”Per quanto riguarda le verdure, cavoletti di Bruxelles, carote, melanzane, gombo, patate dolci e bianche e rape sono tutti alimenti a basso contenuto di FODMAP con un grande contenuto di fibre solubili.7,8 Attenersi alle dimensioni appropriate delle porzioni è essenziale in una dieta a basso contenuto di FODMAP. Un cucchiaio di semi di lino macinati o un quarto di tazza di butternut squash sono considerati FODMAP bassi, ad esempio, ma non più di quello in una sola seduta offre troppa fibra fermentabile.8
Metterlo in pratica
L’IFFGD suggerisce pazienti IBS si sforzano per lo stesso 20 g a 35 g di fibra raccomandato per la popolazione generale., Aumentare la fibra può aiutare a migliorare la funzione intestinale e diminuire la gravità dei sintomi, anche se alcuni alimenti ricchi di fibre come la crusca possono aumentare il gas e il gonfiore.1 Enfatizzare la fibra solubile può essere particolarmente utile. Secondo il Linus Pauling Institute, i risultati di studi randomizzati controllati suggeriscono che aumentare l’assunzione di fibre solubili gradualmente a 12 g a 30 g al giorno può essere utile per i pazienti con IBS-C, anche se gli integratori di fibre potrebbero esacerbare i sintomi nelle persone il cui sintomo principale è la diarrea.,2 È essenziale aumentare gradualmente l’assunzione di fibre, poiché aggiungere troppa fibra troppo rapidamente può peggiorare le cose.1,2 Se gli obiettivi non possono essere raggiunti con l’assunzione dietetica, gli integratori di fibre (in particolare gli integratori di psillio) possono essere utili.1,2
Tuttavia, incorporare la fibra nella dieta delle persone con IBS dovrebbe essere fatto di concerto con altri consigli di trattamento, come mantenere i pasti piccoli. Poiché la fibra non è l’unico innesco dei sintomi IBS e poiché l’effetto della fibra varia da persona a persona, le diete di eliminazione e i diari alimentari possono essere utili per identificare determinati alimenti trigger., Oltre FODMAP, caffeina, alcol, pasti ad alto contenuto di grassi, e cibi zuccherati sono noti per essere trigger comuni.1″ Registrare i tipi di cibo, le dimensioni dei pasti, la frequenza dei pasti e il modo in cui ti sei sentito durante il resto della giornata aiuta a trovare collegamenti tra cibo e sintomi”, afferma Armul. “Usa queste informazioni per informare una dieta di eliminazione.”
“I nutrizionisti dietisti registrati sono più adatti per valutare la dieta generale e determinare quali cambiamenti devono essere apportati”, afferma Haller. “Lavoro per aumentare gradualmente l’assunzione di fibre dei pazienti, scegliendo cereali, amidi, frutta e verdura a basso FODMAP.,”Mentre concorda sul fatto che l’equilibrio tra fibre solubili e insolubili è importante, Haller non consiglia di indicarlo a un paziente. “Hanno abbastanza di cui preoccuparsi, specialmente durante la fase di eliminazione di FODMAP”, afferma Haller. “Noi, come professionisti della nutrizione, dovremmo avere familiarità con alimenti a basso FODMAP e ad alta solubilità e lavorare su tali informazioni nei nostri piani e suggerimenti per i pazienti. Menu di esempio, elenchi e idee sono davvero utili. Abbiamo creato suggerimenti per pasti e snack che forniscono un equilibrio di sostanze nutritive, tra cui fibre.,”
La fibra può innescare i sintomi di IBS innescando una reazione eccessiva agli stimoli meccanici o fornendo foraggio per la fermentazione batterica. Ma la fibra, e in particolare la fibra solubile, ha dimostrato di alleviare i sintomi generali e la stitichezza nei malati di IBS. Aumentando lentamente l’assunzione di fibre con porzioni appropriate di alimenti ricchi di fibre (e in particolare di fibre solubili) che sono anche a basso contenuto di carboidrati fermentabili (cioè FODMAP), i pazienti con IBS possono trovare sollievo—insieme a un modello dietetico generale più salutare.
— Giuditta C., Thalheimer, RD, LDN, è uno scrittore di nutrizione freelance, un educatore della comunità e il principale dei servizi di educazione nutrizionale JTRD.
3. Bijkerk CJ, Muris JW, Knottnerus JA, Zappe AW, de Wit NJ. Revisione sistematica: il ruolo dei diversi tipi di fibre nel trattamento della sindrome dell’intestino irritabile. Alimento Pharmacol Ther. 2004;19(3):245-251.