 wydanie z sierpnia 2016 r.
wydanie z sierpnia 2016 r.
Fiber & zespół jelita drażliwego — strategie
dla pacjentów Poradni
Judith C. Thalheimer, RD, LDN
dietetyk
18 nr 8 P. 34
błonnik często wywołuje objawy u pacjentów z IBS, ale jest to również powszechnie zalecane leczenie. Oto, jak pacjenci mogą jeść dietę bogatą w błonnik bez pogarszania dolegliwości żołądkowo-jelitowych.
od 25 do 45 milionów ludzi w Stanach Zjednoczonych cierpi na zespół jelita drażliwego (IBS).,1 „IBS jest stan oparty na objawach określonych przez obecność bólu brzucha i zmienione nawyki jelit,” mówi William Chey, MD, profesor gastroenterologii na Uniwersytecie Michigan. „Pacjenci mogą mieć zaparcia, biegunkę lub oba”, mówi Chey. Przyczyna tego stanu, który dotyczy wszystkich grup wiekowych, nie jest znana, ale objawy mogą być wynikiem zaburzeń w sposobie interakcji jelit, mózgu i układu nerwowego.,1
„na IBS wpływa wiele czynników”, mówi Torey Armul, MS, RDN, CSSD, Krajowy rzecznik Akademii Żywienia i Dietetyki, „w tym genetyka, mikrobiom jelitowy, układ odpornościowy, interakcja jelitowo-mózgowa i dieta.”Dieta nie powoduje IBS, ale jedzenie może nasilać objawy, ponieważ jelita nadmiernie reagują na bodziec jedzenia.1
nie ma badań diagnostycznych na IBS i nie ma uniwersalnego leczenia.1 Podczas gdy różne leki są dostępne, że cel konkretne objawy, takie jak biegunka lub zaparcia, zmiany diety są częstym sposobem podejścia zarządzanie ten warunek., „Leczenie IBS jest bardzo zindywidualizowane”, mówi Emily Haller, RDN, który doradza pacjentom IBS na Wydziale gastroenterologii University of Michigan Health System. Według International Foundation for Functional Gastrointestinal Disorders (Iffgd), nie ma uogólnionych porad żywieniowych w leczeniu IBS. Metody, takie jak dzienniki żywności i diety eliminacyjne zazwyczaj są używane do identyfikacji żywności wyzwalających, i zaleca się, aby pacjenci unikali znanych produktów spożywczych wytwarzających gaz i starali się rozwiązać biegunkę i zaparcia poprzez dietę.,1 ponieważ zaparcia są bardzo częstym objawem w IBS, zwiększenie spożycia błonnika wydaje się rozsądnym zaleceniem dietetycznym. Iffgd donosi, że dodanie błonnika może pomóc poprawić pracę jelit, zwłaszcza w IBS z zaparciami (IBS-C).1
Jaki rodzaj błonnika jest najlepszy?
„tolerancja włókien w IBS jest bardzo zmienna” – mówi Haller. „Wiemy, że błonnik jest niezbędny dla dobrego zdrowia, ale jak w przypadku wszystkiego, zbyt wiele dobrego może być złe.”
podczas gdy ludzie mają różne wyzwalacze żywności, Armul mówi, że włókniste pokarmy są jednym z najczęstszych., „Włókno może z pewnością być wyzwalaczem dla niektórych klientów”, mówi Armul, ” ale może być również wielką pomocą dla innych. Różni się w zależności od osoby.”Sztuczka polega na tym, że nie wszystkie włókna są sobie równe. Niektóre włókna są rozpuszczalne, niektóre nierozpuszczalne; niektóre włókna są fermentowalne, niektóre Nie. zrozumienie różnicy jest kluczem do pomagania pacjentom z IBS znaleźć dietę, która łagodzi ich objawy.
rozpuszczalne vs nierozpuszczalne
rozpuszczalne włókna są dyspergowalne w wodzie; nierozpuszczalne włókna nie są.,2 Przegląd randomizowanych kontrolowanych badań 17 suplementów błonnika u pacjentów z IBS wykazał, że suplementacja błonnikiem nierozpuszczalnym, takim jak otręby kukurydziane lub pszenne, nie poprawiła objawów IBS, ale suplementacja rozpuszczalnym błonnikiem, takim jak psyllium, Ispaghula lub poliwęglan wapnia, znacznie poprawiła objawy.3 „włókno tworzy masę, ale nie wszystkie włókna są takie same”, mówi Chey. „Włókno nierozpuszczalne działa na zaparcia, zwiększając biomasę w stolcu, a nawet może tworzyć mechaniczną stymulację jelit, wyzwalając ruchliwość., Może to pomóc złagodzić zaparcia, ale u osób z zaburzeniami funkcji motorycznych i nadmiernie wrażliwych wrażeń jelitowych charakterystycznych dla IBS, błonnik nierozpuszczalny może pogorszyć objawy.”Ale rozpuszczalny błonnik nie ma takiego samego efektu, mówi Chey. „Rozpuszczalne włókno zwiększa biomasę, ale nie w ten sam czysto mechaniczny sposób. Zwiększa to zdolność zatrzymywania wody w stolcu, zmiękczając go i ułatwiając przejście.,”Tak więc, z czysto mechanicznego punktu widzenia, włókno nierozpuszczalne może być bardziej prawdopodobne, aby wywołać objawy IBS, podczas gdy błonnik rozpuszczalny może rzeczywiście przynieść pewną ulgę, szczególnie w IBS-C.
” różne badania wykazały, że błonnik rozpuszczalny korzyści zaparcia i ogólne objawy u pacjentów z IBS,” Chey mówi.
wiele z tych badań przyjrzało się suplementowi błonnika psyllium. „Ten specjalny rodzaj rozpuszczalnego błonnika ma wiele dobrych badań wokół niego”, mówi Armul., Trzymiesięczne randomizowane, kontrolowane placebo badanie z udziałem 275 pacjentów z IBS wykazało, że suplementacja 10 g psyllium dziennie poprawiła objawy bólu brzucha lub dyskomfortu w pierwszych dwóch miesiącach suplementacji, a także poprawiła nasilenie objawów po trzymiesięcznej suplementacji.4
jednak uzyskanie wystarczającej ilości rozpuszczalnego błonnika bez suplementacji może być trudne. „Klienci zazwyczaj nie rozumieją różnicy między dwoma rodzajami błonnika”, mówi Armul, ” a większość włóknistych produktów spożywczych ma zarówno rozpuszczalne, jak i nierozpuszczalne.,”Rozpuszczalne włókna (β-glukany, dziąsła, śluzy i niektóre pektyny i hemicelulozy) są powszechnie spotykane w owsie, jęczmieniu, roślinach strączkowych, owocach (szczególnie jagodach) i nasionach. Włókno nierozpuszczalne występuje we wszystkich roślinach, ponieważ celuloza jest składnikiem ścian komórkowych roślin.2 Tak więc, podczas gdy rośliny strączkowe i nasiona, na przykład, są dobrym źródłem rozpuszczalnego błonnika, są również na szczycie listy nierozpuszczalnej celulozy (wraz z warzywami korzeniowymi, otrębami i roślinami z rodziny kapusty).,1,2 dlatego też zwiększenie ilości błonnika rozpuszczalnego w diecie może również zwiększyć spożycie błonnika nierozpuszczalnego, co, choć pomaga w zaparciach, może mechanicznie wywołać objawy IBS. I jest jeszcze jeden problem ze zwiększeniem spożycie błonnika rozpuszczalnego: rozpuszczalne włókna są łatwiej fermentowane niż nierozpuszczalne włókna, a fermentacja w okrężnicy pojawiła się jako kluczowy WYZWALACZ w IBS.
Fermentowalność vs Niefermentowalność
„Fermentowalność to duży element układanki IBS”, mówi Chey. „Kiedy bakterie w okrężnicy rozkładają fermentowalne włókna, produkują Wodór, metan i dwutlenek węgla., Gazy te powodują rozdęcie światła, rozciągając jelita i jelita grubego. Może to być niewygodne dla każdego, ale szczególnie dla osób z IBS, których jelita mogą być nadmiernie wrażliwe na różne bodźce, takie jak jedzenie lub stres.”Ale zwiększona gazowność nie jest jedynym problemem z błonnikiem fermentowalnym u chorych na IBS. „Kiedy bakterie rozkładają fermentowalne włókna, nie tylko wytwarzają gaz, ale także wytwarzają krótkołańcuchowe kwasy tłuszczowe. Kwasy te obniżają pH środowiska okrężnicy” – mówi Chey., „Mikrobiom jelitowy ma duży wpływ na pH, więc może odgrywać rolę, ale kwasy żółciowe są również wysoce zależne od pH. nowe badania pokazują, że kwasy żółciowe mogą odgrywać ważną rolę w IBS. Ludzie z IBS z biegunką mają wyższy poziom pierwotnych kwasów żółciowych w ich okrężnicy, a ludzie z IBS z zaparciami mają niższy poziom. Obecność kwasów żółciowych wydaje się wpływać na to, jak szybko lub powoli rzeczy poruszają się przez okrężnicę.,”Rozpuszczalne włókna, takie jak pektyny, β-glukany i guma guar (występujące w owsie, jęczmieniu i wielu owocach i warzywach) są łatwo fermentowane; nierozpuszczalna celuloza i nierozpuszczalne ligniny z roślin drzewiastych i nasion, nie są.2
fakt, że fermentacja przez mikrobiotę jelitową jest związana z objawami IBS, doprowadził do pojawienia się diety o niskiej zawartości żywności fermentowanej jako leczenia IBS. „Tradycyjne podejście do leczenia IBS polegało na zalecaniu częstszych mniejszych posiłków i mniej nierozpuszczalnego błonnika, tłuszczu, kofeiny i żywności produkującej Gaz”, mówi Armul. „Nowszym podejściem jest dieta o niskiej zawartości FODMAP.,”FODMAP to skrót od fermentowalnych oligosacharydów, disacharydów, monosacharydów i polioli, z których wszystkie są krótkołańcuchowymi węglowodanami fermentowanymi przez bakterie jelitowe. Liczne badania obserwacyjne i randomizowane potwierdzają skuteczność diety NISKOPODOBNEJ FODMAP u pacjentów z IBS.5
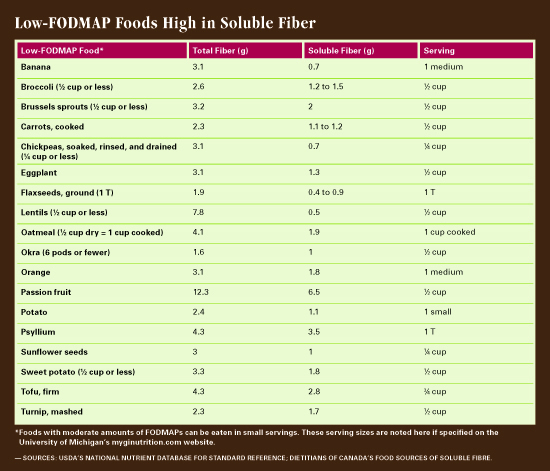
błonnik w diecie niskowęglowodanowej
wiele pokarmów bogatych w błonnik należy pominąć w diecie niskowęglowodanowej, ponieważ błonnik często ulega fermentacji., „Uzyskanie wystarczającej ilości błonnika na diecie niskowęglowodanowej może być trudne, ponieważ dobre źródła błonnika, takie jak pieczywo pełnoziarniste i większość roślin strączkowych, są wykluczone” – mówi Haller. „Jeśli inne produkty o niskiej zawartości FODMAP i wysokiej zawartości błonnika nie zostaną włączone, możemy zauważyć spadek spożycia błonnika w tej diecie, co nie jest dobre.”
kluczem do włączenia błonnika do diety niskowęglowodanowej jest kontrola wielkości porcji. Mniejsze ilości żywności wyzwalacza mogą nie wywoływać objawów. – Używamy analogii wiadra-mówi Haller. „Wiadro reprezentuje unikalną zdolność osoby do tolerowania FODMAPs., Ponieważ Fodmapy mogą mieć efekt stopniowy i kumulacyjny, wiadro osoby może „zapełnić” się pokarmami o wysokiej zawartości FODMAP. Jeśli osoba z wrażliwością na FODMAP przekroczy swój limit i „wypełni wiadro”, doświadczy objawów. Czasami tylko jeden rodzaj FODMAP przyczynia się do wypełnienia wiadra (na przykład laktoza lub fruktoza). Czasami jest to efekt kumulacyjny: zbyt wiele krótkołańcuchowych fermentowalnych węglowodanów z różnych źródeł i wiadro przepełnia się.”
na szczęście istnieją pokarmy o wysokiej zawartości błonnika, które nie są bogate w Fodmapy., „Komosa ryżowa jest źródłem o wysokiej zawartości błonnika i niskiej zawartości FODMAP” -mówi Haller. „Tak jak owies. Pół szklanki płatków owsianych lub dwie łyżki otrębów owsianych na jedno posiedzenie są uważane za niskie FODMAP.”Podczas gdy fasola i rośliny strączkowe są ogólnie wysokie FODMAP, Haller mówi, że można tolerować pół szklanki soczewicy i jedną czwartą szklanki ciecierzycy. Galaktooligosacharydy w tych impulsach są rozpuszczalne w wodzie, więc moczenie i wyrzucanie cieczy przed użyciem jest niezbędne.6 Haller zaleca przyklejanie się do konserwowej ciecierzycy i soczewicy oraz dobrze płukanie i osuszanie., „Uważa się, że Fodmapy z czasem wylewają się do płynu konserwowego, więc płukanie konserwowej ciecierzycy lub soczewicy zmyje wiele FODMAP”, mówi. Orzechy i nasiona są doskonałym źródłem błonnika o niskiej zawartości FODMAP. – Wszystkie orzechy oprócz orzechów nerkowca i pistacji są mało FODMAPOWE-mówi Haller – ale zalecamy małe garści. Na przykład, 20 migdałów jest na liście high-FODMAP, ale nie dostaniesz zbyt wielu FODMAP, jeśli zjesz tylko 10 do 15. Wszystkie nasiona, w tym Słonecznik, chia i len, są również w odpowiednich ilościach.”Haller zaleca dodawanie do żywności zmielonych nasion lnu lub chia., „To kolejny świetny sposób na dodanie rozpuszczalnego błonnika bez zmiany smaku lub objętości żywności”, mówi. „Jeśli pracujesz z kimś, kto jest wybredny lub nie chce wprowadzać zmian, takie sztuczki mogą zwiększyć błonnik w ich diecie.”Haller poleca stronę internetową opracowaną przez University of Michigan division of gastroenterology and hepatology (myginutrition.com) oraz aplikację dietetyczną Monash University Low Fodmap dla informacji na temat żywności o niskiej zawartości FODMAP i wielkości porcji.
wiele owoców i warzyw ma niską zawartość FODMAP, a niektóre z nich mają również wysoką zawartość rozpuszczalnego błonnika., „Pomarańcze i banany to produkty o niskiej zawartości FODMAP, bogate w błonnik rozpuszczalny, podobnie jak marakuja i guawa, jeśli te owoce są znane twojej populacji pacjentów. Jagody, takie jak jagody i truskawki, melony, takie jak wiciokrzew i kantalupa, i winogrona są również niskie FODMAP, i chociaż nie są uważane za wysokie w błonnik rozpuszczalny, mają trochę, i to wszystko się sumuje, ” Haller mówi. „Jedna ósma awokado na siedząco to również pokarm o umiarkowanej zawartości FODMAP, który dostarcza zarówno świetnego błonnika, jak i zdrowych tłuszczów.,”Jeśli chodzi o warzywa, brukselka, marchew, bakłażan, okra, słodkie i białe ziemniaki oraz rzepa to produkty o niskiej zawartości FODMAP o dużej zawartości błonnika rozpuszczalnego.7 800,00 zł Łyżka zmielonych nasion lnu lub jedna czwarta filiżanki dyniowatych są uważane za niskie FODMAP, na przykład, ale więcej niż w jednym posiedzeniu dostarcza zbyt dużo błonnika fermentacyjnego.8
wprowadzenie w życie
Iffgd sugeruje, że pacjenci z IBS dążą do tego samego 20 g do 35 g błonnika zalecanego dla populacji ogólnej., Zwiększenie błonnika może pomóc poprawić pracę jelit i zmniejszyć nasilenie objawów, nawet jeśli niektóre pokarmy o wysokiej zawartości błonnika, takie jak otręby, mogą zwiększyć gaz i wzdęcia.1 podkreślanie rozpuszczalnego błonnika może być szczególnie pomocne. Według Instytutu Linus Pauling wyniki randomizowanych kontrolowanych badań sugerują, że stopniowe zwiększanie spożycia rozpuszczalnego błonnika do 12 g do 30 g dziennie może być korzystne dla pacjentów z IBS-C, chociaż suplementy błonnika mogą zaostrzyć objawy u osób, których głównym objawem jest biegunka.,2 konieczne jest stopniowe zwiększanie spożycia błonnika, ponieważ zbyt szybkie dodawanie zbyt dużej ilości błonnika może pogorszyć sytuację.1,2 jeśli nie można osiągnąć celów przy spożyciu diety, pomocne mogą być suplementy błonnika (zwłaszcza suplementy psyllium).1,2
jednak włączenie błonnika do diety osób z IBS powinno odbywać się w porozumieniu z innymi poradami terapeutycznymi, takimi jak utrzymywanie małych posiłków. Ponieważ błonnik nie jest jedynym wyzwalaczem objawów IBS, a ponieważ wpływ błonnika różni się od osoby, diety eliminacyjne i dzienniki żywności mogą być przydatne do identyfikacji poszczególnych wyzwalaczy żywności., Oprócz FODMAPs, kofeina, alkohol, posiłki o wysokiej zawartości tłuszczu i słodkie pokarmy są znane jako powszechne wyzwalacze.1 „rejestrowanie rodzajów jedzenia, wielkości posiłków, częstotliwości posiłków i tego, jak się czułeś przez resztę dnia, pomaga znaleźć powiązania między jedzeniem a objawami”, mówi Armul. „Wykorzystaj te informacje, aby poinformować dietę eliminacyjną.”
” zarejestrowani dietetycy najlepiej oceniają ogólną dietę i ustalają, jakie zmiany należy wprowadzić ” – mówi Haller. „Staram się stopniowo zwiększać spożycie błonnika u pacjentów, wybierając ziarna o niskiej zawartości FODMAP, skrobie, owoce i warzywa.,”Choć zgadza się, że równowaga błonnika rozpuszczalnego i nierozpuszczalnego jest ważna, Haller nie zaleca Wskazywania tego pacjentowi. – Mają dość zmartwień, zwłaszcza w fazie eliminacji FODMAP-mówi Haller. „My, jako specjaliści od żywienia, powinniśmy być zaznajomieni z pokarmami o niskiej zawartości FODMAP i wysokiej rozpuszczalności błonnika i pracować z tymi informacjami w naszych planach i sugestiach dla pacjentów. Przykładowe menu, listy i pomysły są naprawdę pomocne. Stworzyliśmy propozycje posiłków i przekąsek, które zapewniają równowagę składników odżywczych, w tym błonnika.,”
błonnik może wywołać objawy IBS, wywołując nadmierną reakcję na bodźce mechaniczne lub dostarczając pożywki do fermentacji bakteryjnej. Ale błonnik, a zwłaszcza rozpuszczalny błonnik, wykazano, aby złagodzić ogólne objawy i zaparcia u osób cierpiących na IBS. Powoli zwiększając spożycie błonnika z odpowiednimi porcjami pokarmów o wysokiej zawartości błonnika (i szczególnie wysokiej rozpuszczalności błonnika), które również są ubogie w fermentowalne węglowodany (tj. FODMAPs), pacjenci z IBS mogą znaleźć ulgę—wraz z bardziej zdrowym ogólnym wzorem diety.
— Judyta C., Thalheimer, RD, LDN, jest niezależnym autorem żywienia, edukatorem społecznym i dyrektorem Jtrd Nutrition Education Services.
3. Bijkerk CJ, Muris JW, Knottnerus JA, Hoes AW, de Wit NJ. Przegląd systematyczny: rola różnych rodzajów błonnika w leczeniu zespołu jelita drażliwego. Aliment Pharmacol Ther. 2004;19(3):245-251.