Deși o legătură între ochi fermitatea și orbire a fost înregistrat încă din 1600, încă nu avem nici o metodă perfectă pentru a măsura presiunii intraoculare (PIO); toate metodele actuale sunt influențate de diverse oculare și non-oculare factori și poate numai să ne dea o estimare a presiunii intraoculare. citirile precise și precise ale IOP sunt imperative pentru a evalua riscul unui pacient de afectare progresivă a nervului optic., Măsurătorile IOP inexacte sau inconsistente împiedică medicul să ia decizii corecte de tratament și management și pot pune pacientul în pericol de pierdere a câmpului vizual. Clinicienii trebuie să dezvolte o tehnică consecventă, reproductibilă și fiabilă pentru obținerea măsurătorilor Pio, astfel încât acestea să poată fi comparate cu încrederea în timp.
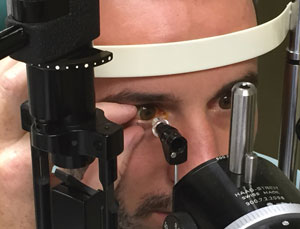
când țineți capacul pacientului deschis, nu aplicați din greșeală presiune pe glob.,iată câteva recomandări utile de care trebuie să țineți cont atunci când măsurați IOP-ul unui pacient (cu excepția cazului în care se specifică altfel, recomandările se referă la Tonometria applanation Goldmann, GAT):
luați în considerare poziția, confortul și îmbrăcămintea pacientului înainte de verificarea IOP.
Asigurați-vă că poziționați corect pacientul în lampa cu fantă fără disconfort. Capul și bărbia trebuie să fie în contact cu fruntea și bărbia se sprijină și canthi laterale ar trebui să fie aliniate cu linia de pe rama lămpii cu fantă. încurajați pacientul să respire în mod normal., Este obișnuit ca pacienții să-și țină respirația din anxietate, poziționare slabă sau ambele, în timpul unei măsurători IOP. Acest lucru poate crește presiunea venoasă din manevra Valsalva, rezultând o citire inexact de mare.1
În cele din urmă, studiile au descoperit că gulere strânse, cravate sau alte haine restrictive în jurul gâtului pot provoca o creștere a presiunii venoase atunci când pacientul își extinde gâtul înainte, ducând la o citire inexact de mare a IOP.2 Lăsați pacientul să slăbească gulerele sau cravatele care pot fi prea restrictive pentru a obține o măsurare precisă.,
nu aplicați presiune pe glob. Nu lăsa pacienții să-și închidă ochii.
presiunea externă pe glob poate influența măsurarea. Acest lucru poate apărea de la pacientul stoarcere ochii lui sau ei sau examinator din neatenție aplicarea presiunii la glob. mulți pacienți au nevoie de asistență în mod adecvat deschizându-și ochiul în timpul tonometriei. Mica fisura dimensiuni, dermatochalasis, gene lungi, blefarospasm și reflex sau teama de un obiect aproape de ochi, toate pot face obține o presiune de lectură dificilă și ridicate în mod artificial.,
Frecvente Tipuri de Tonometrie
Nivelare tonometrie se bazează pe Imbert-principiul Fick, care afirmă că presiunea (P) în interiorul unei sfere este egal cu forța (F) este necesar pentru a aplatiza suprafața împărțită la aria (A) de aplatizare, P=F/A. 1 În practică, mai multe metode de a folosi acest concept de aplatizarea corneei pentru a măsura presiunii intraoculare. Proprietățile fizice ale suprafeței oculare—în special rezistența corneei și tensiunea superficială a lacrimilor—au o influență practică asupra măsurătorilor de aplicare.,7 diferite metode de măsurare IOP folosesc tonometria applanation, inclusiv:
• Tonometria Goldmann applanation (GAT), introdusă în anii 1950, este considerată în prezent ca standard de referință. Metoda implică contactarea unei cornee anesteziate cu un vârf de tonometru cu diametrul de aproximativ 3,06 mm și utilizarea colorantului fluoresceinic în filmul lacrimal precorneal pentru a determina forța necesară aplatizării corneei. Dimensiunea vârfului tonometrului este deliberată pentru a minimiza impactul rezistenței corneene și tensiunea superficială a filmului lacrimal.,7 două semicercuri sunt vizibile prin bi-prisma. Examinatorul rotește butonul de tensiune care modifică forța aplicată corneei, iar IOP este determinat în mm HG atunci când aspectul intern al celor două semicercuri este în contact unul cu celălalt.
• O Perkins tensiometru seamănă cu un PISTOL și utilizează același applanating prism, dar este portabil și poate fi folosit la pacienții care nu sunt testate cu o lampă cu fantă în birou, cei cu limitări fizice împiedicându-le de la poziționarea într-o lampă cu fantă și a celor care sunt testate în poziția culcat pe spate.,
• Tonometria fără contact (NCT), cunoscută și sub denumirea de „testul de puf de aer”, utilizează intensitățile crescânde ale aerului pentru a aplatiza vârful corneei neanestezate. Forța utilizată pentru aplatizarea corneei este detectată de senzori, înregistrată și transformată în mm Hg. Beneficiul pentru NCT este că nu este necesar un anestezic, deoarece corneea nu este contactată în timpul procedurii.* Tono-Pen-ul (Reichert) este un dispozitiv electronic portabil care utilizează un mic Piston pentru a măsura rezistența unei cornee anesteziate în contact., Are o zonă cunoscută de aplatizare și se corelează bine cu GAT în intervalele IOP „normale”. Dispozitivul este ușor portabil și este cel mai avantajos atunci când este utilizat pe cornee cicatrizate sau edematoase. Cu toate acestea, utilizează un vârf de latex de unică folosință și este contraindicat dacă pacientul are o alergie la latex. Tonometria de Rebound presupune că ochii mai grei (cei cu un IOP ridicat) vor induce o decelerare mai rapidă a unei sonde decât un ochi mai moale (cei cu un IOP scăzut). Viteza de revenire este apoi transformată în mm Hg., * Icare (Icare), cel mai nou dispozitiv portabil din această categorie, măsoară curentul de inducție creat atunci când sonda metalică cu vârf de plastic revine de pe cornee și este condusă înapoi în dispozitiv. Această metodă măsoară IOP relativ rapid și nu necesită anestezie.evitați aplicarea presiunii pe glob atunci când țineți capacele deschise și asigurați-vă că zona de contact este lipsită de gene. Ridicați capacul superior cu indexul sau degetul mijlociu fără a fixa pleoapa de globul ocular., Alternativ, utilizați un tampon cu vârf de bumbac pentru a roti sau a ține pleoapa superioară de osul orbital superior. Este posibil ca capacul inferior să fie stabilizat și cu degetul clinicianului.asigurați-vă că obțineți citirea presiunii pe corneea centrală cu ochiul în privirea primară. Instruiți pacienții să țină ambii ochi deschiși și să se concentreze pe o țintă îndepărtată (cum ar fi o lumină de fixare sau un punct dincolo de ureche). în cele din urmă, pacienții pot găsi mai ușor să-și țină ochii deschiși dacă își deschid simultan gura., Acest lucru nu poate fi practic în lampa cu fantă, dar poate fi util atunci când se utilizează dispozitive portabile, cum ar fi Tono-Pen sau Icare.
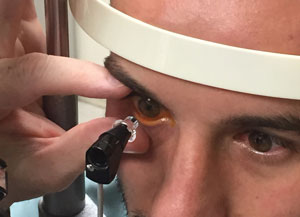
Asigurați-vă că zona de contacte este liber de gene și pacientul nu strângi pleoapele. Țineți capacul pacientului deschis ușor pentru a evita orice presiune asupra ochiului.
utilizați cantitatea corespunzătoare de fluoresceină.,
Timpul GAT si Perkins tonometria, este important să insufle cantitatea corectă de fluoresceină în ochi, folosind fie Fluress (fluoresceină sodică și benoxinate clorhidrat, Akorn) sau fluoresceină benzi cu un anestezic topic. plasarea prea multă fluoresceină în ochi va face ca miresele să fie prea groase, determinând supraestimarea citirii IOP. Pacientul trebuie să clipească și să-și șteargă ochii dacă este prezentă prea multă fluoresceină.,
insuflați fluoresceină suplimentară dacă o cantitate inadecvată se află în filmul lacrimal; în caz contrar, mirosul va apărea subțire și măsurarea va fi subestimată.la măsurarea IOP, sursa de lumină este de asemenea importantă. Sursa de lumină albastră de cobalt trebuie să fie luminată, difuză și direcționată oblic spre vârful tonometrului.
nu utilizați tonometria de contact pe cei cu boală corneană activă.
utilizați metode fără contact, cum ar fi Tono-Pen, Icare sau NCT, la pacienții cu infecții corneene active sau defecte epiteliale corneene., De asemenea, aveți grijă de pacienții care au suferit recent de o arsură chimică oculară sau au antecedente de eroziuni epiteliale recurente. în timp ce măsurătorile IOP sunt importante, trebuie să luați în considerare dacă este necesar în echilibrul de a provoca mai multă insultă corneană, de a întârzia vindecarea sau de a crește șansele unui pacient de infecție corneană. Este important ca instrumentul ales să fie curat și dezinfectat. luați notă de localizarea și dimensiunea bolii corneene și alegeți cea mai bună metodă., Rețineți că, dacă dispozitivul Tono-Pen este utilizat într-o locație non-centrală a corneei, citirea Pio va măsura probabil mai mare datorită diferențelor în proprietățile corneene ale corneei periferice. Prismele de unică folosință Tonosafe trebuie luate în considerare atunci când se utilizează tonometre GAT și Perkins. Prismele de unică folosință Tonosafe reduc riscul de răspândire a infecției la celălalt ochi sau la un alt pacient. În timp ce unii clinicieni folosesc prismele de unică folosință pe fiecare pacient, aceste prisme sunt deosebit de bune pentru a fi utilizate la pacienții cu boală corneană non-centrală sau o infecție oculară care nu implică corneea., Aceste prisme de unică folosință pot elimina, de asemenea, necesitatea dezinfectării prismei tonometrului între fiecare pacient și scade riscul de răspândire a infecției.documentați și luați în considerare caracteristicile corneei.
este important să evaluați corneea înainte de măsurarea IOP pentru a exclude contraindicațiile la tonometrie sau pentru a nota constatările care pot influența măsurarea. Proprietățile corneene care afectează rezistența la aplanare pot influența măsurarea; de exemplu, cicatrizarea poate duce la o citire artificială ridicată, în timp ce edemul poate provoca o citire mai mică., În cele din urmă, căutați semne de intervenție chirurgicală refractivă anterioară, deoarece corneea va fi mai subțire decât înainte de operație, iar citirile IOP pot fi scăzute artificial.impactul CCT asupra PIO și glaucomului de Robert J. Murphy, scriitor contribuitor două studii recente explorează legătura dintre grosimea centrală a corneei (CCT) și glaucom, subliniind necesitatea de a efectua citiri CCT de bază înainte și în timpul tratamentului cu glaucom.,1,2
cercetătorii de la Kaiser Permanente Northern California health plan system au analizat datele de la 81,082 pacienți și au descoperit că sexul feminin, vârsta crescută și rasa neagră au fost asociate cu cornee mai subțiri la cei cu sau fără glaucom.1 conexiunile de gen și vârstă nu au fost semnificative statistic; dar faptul că negrii și, într-o oarecare măsură, hispanicii au avut tendința de a avea cornee mai subțiri a fost notabil, în special având în vedere că aceste grupuri sunt cunoscute ca având o prevalență mai mare a glaucomului., La acești pacienți, subtierea CCT a reprezentat aproape 30% din riscul crescut de glaucom, comparativ cu albii. cercetătorii nu sunt încă siguri dacă există o legătură cauzală directă între o cornee subțire și mecanismele fiziopatologice ale glaucomului—sau dacă acești factori sunt pur și simplu coinmoșteniți. „aș crede că este coinmoștenit”, spune Theodore Perl, MD, director medical la Corneal Associates din New Jersey Din Fairfield, NJ și Centrul Keratoconus din New Jersey. „Nu o provoacă și nu este direct legată. Poate servi drept marker sau mediator., Dacă corneea dvs. este mai subțire, atunci căutați o posibilă a doua asociere, care ar putea fi susceptibilitatea la glaucom. subțierea corneei are o relevanță clinică suplimentară pentru glaucom prin faptul că utilizarea analogilor de prostaglandină (PAs) și a altor medicamente pentru glaucom topic au fost asociate cu CCT redus. Un studiu recent din Germania a căutat să determine dacă tratamentul pe termen lung cu acești agenți a avut un efect semnificativ asupra CCT, măsurat prin interferometrie parțială de coerență.2 cercetatorii au descoperit ca peste o medie de 4.,2 ani, CCT a scăzut pentru cei tratați cu PAs și terapii combinate cu PAs, CAIs și beta-blocante. în plus, s—a demonstrat că subțierea corneei duce la citiri IOP subestimate-o reducere de 25µm a CCT poate duce la o subestimare a presiunii de aproximativ 1 mm. Astfel, cercetatorii avertizeaza, ” masuratorile de presiune intraoculara pot fi subestimate pentru ochii tratati cu regimurile de tratament mentionate mai sus daca grosimea corneei centrale nu este masurata in mod regulat.,pentru persoana tipică fără factori de risc și cu IOP normal, nu este nevoie să fii prea preocupat de grosimea corneei, spune dr.Perl. Dar tabloul clinic se schimbă pentru un pacient cu antecedente sau risc de glaucom. „În aceste cazuri, chiar vrei să fii sigur că faci măsurarea centrală a grosimii corneei ca parte a evaluării presiunii intraoculare, astfel încât să o poți pune în perspectivă și să spui:” Ah, presiunea lui este normală astăzi, este 18mm Hg; dar asta este un fel de limită, și poate că 18mm este într-adevăr 22mm, deoarece corneea lui este mai subțire.”Dr. Perl spune., „Deci optometristul care gestionează aceste tipuri de probleme ar trebui să aibă cel puțin asta în mintea lor în ceea ce privește momentul în care este important să o facă și ce este.”
1. Wang SY, Melles R, Lin, SC. Impactul grosimii corneei centrale asupra riscului de glaucom într-o populație multietnică mare. J Glaucom 2014; 23:606-612.
2. Schrems WA, Schrems-Hoesl LM, Mardin CY, și colab. Efectul administrării medicamentului antiglaucomatos pe termen lung asupra grosimii corneei centrale. J Glaucom 2014 Nov. .,luați în considerare grosimea centrală a corneei, deoarece aceasta poate influența formele comune de tonometrie. Mai exact, GAT presupune că corneea centrală are o grosime de aproximativ 520µm. Cu cât măsurarea grosimii corneei centrale se abate de la această ipoteză, cu atât măsurarea este mai puțin precisă—corneele mai groase vor fi supraestimate și corneele mai subțiri vor fi subestimate. Mai multe nomograme sunt disponibile pentru a ajusta citirea în funcție de grosimea corneei centrale, dar niciuna nu a fost validată și aprobată universal., Adesea este util să se considere calitativ corneea ca fiind subțire, groasă sau medie. Înțelegerea principiului general este cea mai importantă; atribuirea unei valori specifice a numărului pentru a ajusta măsurarea IOP nu este. nu uitați să țineți cont de astigmatismul cornean.
cu tonometria Goldmann applanation, astigmatismul cornean mai mare de trei dioptrii poate influența măsurarea IOP., Un studiu a constatat că IOP a fost măsurat cel mai bine la un unghi diferit, la aproximativ 43° față de axa majoră a astigmatismului (în minus cilindru), care este marcat pe suportul prismei tonometrului Goldmann cu o linie roșie.3 Dacă ajustarea orientării prismei nu se face, curburile diferite ale corneei vor influența citirea IOP; citirile IOP scăzute vor fi înregistrate cu astigmatism cu regula, iar citirile mai mari vor fi înregistrate cu astigmatism împotriva regulii.,1 Luați notă, miresele vor apărea orientate oblic și pot fi mai dificil de reglat, deoarece lampa cu fantă nu are capacitatea de a regla miresele în diagonală.


în Loc de a folosi ARMA pentru pacienții cu astigmatism, luați în considerare utilizarea Tono-Pen, un pneumotonometer sau alte dispozitive, dacă un pacient este corneei este semnificativ neregulate (de la eroare de refractie, cicatrici, ectasia, etc.).
asigurați-vă că instrumentul este calibrat.
calibrarea greșită a instrumentului poate duce la inexactități sistematice de măsurare a IOP chiar și cu o tehnică impecabilă. Verificați manualul operatorului dispozitivului pentru a afla cum să îl calibrați. trebuie să calibrați instrumentele cel puțin anual și, de preferință, de două ori pe an., Tono-Pen necesită o calibrare mai regulată și va reaminti utilizatorului că este necesară calibrarea.
nu efectuați modificări semnificative ale tratamentului pe baza unei măsurători IOP.
deoarece Pio fluctuează în perioadele diurne și nocturne, rareori ar trebui să se bazeze schimbări semnificative în managementul sau tratamentul unui pacient pe o singură citire a presiunii. Repetați măsurarea IOP la momente diferite ale zilei sau într-o zi diferită pentru a ține cont de modificările normale ale IOP, care pot fluctua de la 2mm Hg la 6mm Hg într-o perioadă de 24 de ore.,4,5
factorii care influențează fluctuațiile Pio nu sunt bine înțeleși, iar artefactele pot contribui potențial la măsurătorile Pio. Chiar și clinicienii cu experiență repetă o măsurare dacă precizia este suspectă.
sunt recomandate mai multe măsurători pentru a obține o estimare exactă a IOP medie în dispozitive de tonometrie, altele decât Goldmann applanation. De exemplu, tonometrele fără contact (NCT), în comparație cu GAT, pot subestima IOPs ridicat și pot supraestima IOPS scăzut., În mod ideal, luați o medie de două până la trei citiri în funcție de modelul NCT; atunci dacă IOPs sunt considerate ridicate, scăzute sau nu reproductibile, efectuați GAT. în mod similar, dispozitivele Tono-Pen și Icare oferă măsurători relativ precise atunci când IOP se află în limite normale; dar, atunci când este posibil, utilizați GAT pentru a confirma citiri mari sau mici.
luați în considerare metode noi.
cercetătorii și clinicienii încearcă în mod constant să dezvolte metode mai bune decât sunt disponibile în prezent pentru a înregistra presiunile intraoculare., Alte dispozitive de luat în considerare includ:
• analizorul de răspuns Ocular (Reichert) este similar cu NCT, dar reprezintă proprietățile viscoelastice ale corneei sau histerezisul cornean. Ecuațiile matematice sunt apoi folosite pentru a „corecta” IOP pe baza elasticității corneei.
• tonometrul Pascal Dynamic Contour (Ziemer) utilizează o sondă curbată, mai mare decât un vârf GAT, pentru a măsura IOP prin cuplaj hidrostatic; a demonstrat măsurători excepțional de precise în comparație cu alte metode actuale.,6 Această metodă ia în considerare și proprietățile corneei, dar durează mai mult pentru a efectua (aproximativ 2,5 minute) decât alte metode.6
• dispozitivele de monitorizare de douăzeci și patru de ore ar permite clinicienilor să analizeze fluctuațiile IOP pe parcursul zilei, mai degrabă decât „instantanee” de moment luate în timpul orelor de program. De exemplu, lentila de contact Triggerfish (Sensimed) conține senzori pentru a monitoriza modificările curburii corneei, despre care cercetătorii presupun că este afectată de modificările IOP; cu toate acestea, constatările nu au fost încă validate.,
• senzorii IOP implantați chirurgical sunt, de asemenea, studiați, în special pentru pacienții care suferă deja o intervenție chirurgicală oculară. Precizia și precizia acestor dispozitive este în prezent în curs de investigare.presiunea intraoculară este un element important de examen la evaluarea unui pacient și trebuie făcută cu atenție și precizie atunci când se justifică. Diferite metode și tehnologii au fost recent introduse sau sunt în curs de dezvoltare pentru a ajuta clinicienii să obțină măsurători mai precise., totuși, IOP nu ar trebui să fie singura constatare care determină probabilitatea unui pacient de boală progresivă. Multe alte constatări-istoricul familial, grosimea centrală a corneei, alte proprietăți corneene, aspectul capului nervului optic, constatările câmpului vizual, printre altele—ar trebui, de asemenea, luate în considerare la evaluarea riscului unui pacient pentru glaucom. Dr. Townsend este un optometrist al personalului de la Bascom Palmer Eye Institute, Miller School of Medicine de la Universitatea din Miami din Miami, Fla. Dr. Townsend vede pacienții atât cu serviciul de glaucom, cât și cu serviciul complet.
Dr., McSoley este un optometrist personal la Bascom Palmer Eye Institute.
1. Whitacre MM, Stein R. surse de eroare cu utilizarea tonometrelor de tip Goldmann. Surv Oftalmol. 1993 Iulie-August; 38 (1): 1-30.
2. Bain noi, Maurice DM. Variații fiziologice ale presiunii intraoculare. Trans Ophthalmol Soc Marea Britanie. 1959;79:249-60.
3. Goldmann VH, Schmidt T. Uber applanationstonometrie. Ophthalmologica. 1961;141:441-56.
4. Calitatea Sănătății Ontario. Curbele de tensiune diurnă pentru evaluarea dezvoltării sau progresiei glaucomului: o analiză bazată pe dovezi. Ontario Sănătate Tehnologie Evaluare Series., 2011;11(2):1-40.
5. Drance SM. Semnificația variațiilor de tensiune diurnă în ochii normali și glaucomatoși. Arch Oftalmol. 1960;64(4):494-501.
6. Okafor KC, Brandt JD. Măsurarea presiunii intraoculare. Curr Opin Ophthalmol. 2015 strica;26 (2): 103-9.
7. Gloster J, Perkins ES. Valabilitatea Legii Imbert-Fick aplicată tonometriei applanation. Exp Ochi Res. 1963 Iulie; 2: 274-83.