Fall
Ein 44-jähriger Mann präsentiert nach mehreren Tagen Rötung, Schmerzen und Schwellungen am rechten Ellenbogen, die er beim Gehen bemerkte. Er ist ansonsten gesund und hat keine medizinische oder chirurgische Vorgeschichte. Vitalzeichen sind bemerkenswert für eine Temperatur von 100,6°F. Die Untersuchung zeigt Schwankungen, Wärme und mildes Erythem über den Olecranon-Prozess ohne offensichtliche Anzeichen von Trauma oder Hautzusammenbruch., Der aktive Bewegungsbereich ist begrenzt, der passive Bewegungsbereich bleibt jedoch erhalten.
Was ist Ihre Differentialdiagnose?
Hintergrund
Bursae (Singular bursa) sind bewegliche, sackartige Strukturen, die mit Synovialflüssigkeit gefüllt sind und dazu dienen, Reibung zu reduzieren und Weichteile vor knöchernen Projektionen zu schützen. Es gibt mehr als 150 Bursae im Körper, entweder oberflächlich oder tief klassifiziert. Während die meisten Bursae bei der Geburt vorhanden sind, entwickeln sich einige (sogenannte Adventious Bursae) aufgrund einer zugrunde liegenden Pathologie. Die meisten Bursae sind geschlossen; einige Bursae kommunizieren jedoch offen mit dem Gelenk (z.,, die suprapatellare Bursa). Bursitis bezieht sich auf eine Entzündung dieser mit Flüssigkeit gefüllten Strukturen, die zu einer erhöhten Flüssigkeitsproduktion, Schwellung und Schmerzen führt. Septische (oder infektiöse) Bursitis tritt auf, wenn Organismen die Bursa durch oberflächliches Trauma, hämatogene Ausbreitung oder direkte Ausbreitung von umgebenden Strukturen inokulieren. Die häufigsten betroffenen Bursae sind die Olecranon -, präpatellaren und oberflächlichen infrapatellaren Bursae. Septische Bursitis ist ungewöhnlich und oft schwer klinisch von aseptischer Bursitis, Cellulitis und septischer Arthritis zu unterscheiden., Die Diagnose wird durch Nadelaspiration und Flüssigkeitsanalyse bestätigt .
- Septische Bursitis-Entzündung einer Bursa aus einem infektiösen Organismus
- Sollte bei der Beurteilung eines heißen und geschwollenen Gelenks berücksichtigt werden
Anatomie
Nur wenige der 150 Bursae im Körper sind klinisch relevant. Die meisten septischen und aseptischen Bursitis tritt in der olecranon oder prepatellar bursae, wahrscheinlich sekundär zu ihrer häufigen Exposition gegenüber kleineren Traumata ., Ungefähr 70% der Fälle von septischer Bursitis sind sekundär zu Traumata, die akut sein können oder von chronischen, sich wiederholenden Traumata . Zahlreiche andere Bursae im Körper können sich entzünden, was zu einer aseptischen Bursitis führt, aber septische Bursitis ist selten., Dazu gehören die Subakromialbursa (an der lateralen Schulter, die dem distalen Akromion und tief dem proximalen Deltamuskel unterlegen ist), die Iliopsoas Bursa (zwischen dem vorderen Aspekt der Gelenkkapsel der Hüfte und dem Iliopsoas-Muskel), die Popliteal-oder Gastrocnemius-semimembranöse Bursa (bekannt als „Bäckerzyste“), die Ischioglutealbursa (über dem Ischium), die trochanterische Bursa (über dem Femurmuskel trochanter) und mehrere kleine Bursae des Knöchels und Fußes .,
Septische Bursitis des Ellenbogens
Die Olecranon Bursa, die sich über dem Olecranon-Prozess des Ellenbogens befindet, ist anfällig für Bursitis oder „Ellenbogen des Schülers“ durch Trauma, Infektion und entzündliche Prozesse. Sportler, Klempner, Zimmerleute, Mechaniker, Bergleute, Soldaten und Menschen mit chronischen Krankheitszuständen wie COPD (die sich auf die Ellbogen stützen, um zu atmen) oder Hämodialyse erfordern, sind anfällig für Olecranon-Bursitis. Unbehandelte Olecranon-Bursitis kann zu Osteomyelitis führen .
Die oberflächliche Lage der Olecranon Bursa ermöglicht die Visualisierung mit Ultraschall., In einer normalen Bursa wird dies durch eine dünne, echoreiche Schicht dargestellt, mit möglichen Septationen in den Unterhautgeweben, die in Abwesenheit von Pathologie schwer zu sehen sein können. Dies wird am besten mit dem Ellbogen in 90° Flexion mit einer dicken Gelschicht und minimalem Druck sichtbar gemacht. Die Bildgebung kann komplexe Flüssigkeit, Synovialhypertrophie, Hyperämie des Farbdopplerflusses und möglicherweise Gas zeigen; Keine davon ist jedoch diagnostisch . Diese Ergebnisse, insbesondere Gas, sollten die starke Überlegung für alternative Diagnosen einschließlich nekrotisierender Fasziitis auslösen.,
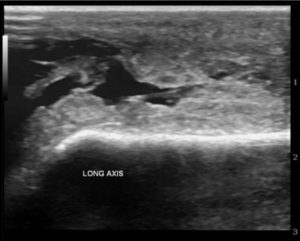
Bild A – Lange achse ansicht von olecranon bursitis. Fall mit freundlicher Genehmigung von Dr. Maulik S Patel, Radiopaedia.org. Aus der Falle befreien: 19682

Bild B – Short axis Ansicht des winkelstabile Olecranon bursitis. Fall mit freundlicher Genehmigung von Dr. Maulik S Patel, Radiopaedia.org. Aus dem Fall rID: 19682
Der empfohlene Ansatz zur Aspiration der Olecranon Bursa beinhaltet eine 20-Gauge-Nadel und eine 10-ml-Spritze, die parallel zum Unterarm gehalten und in die Rückenflüssigkeitssammlung vorgeschoben werden., Um das Risiko einer anhaltenden Drainage und Infektion zu minimieren, sollte die Nadeleinführungsstelle 2-3 cm von der Bursa mit aseptischer Technik entfernt sein. Dieser Vorgang kann durch Ultraschall ergänzt werden, ist jedoch normalerweise nicht erforderlich. Bei Verdacht auf septische Bursitis ist die Injektion von Steroiden kontraindiziert .
Septische Bursitis des Knies
Der nächsthäufigste Ort der septischen Bursitis sind die Patellar-Bursitis, die in einer Studie häufiger mit dem zugrunde liegenden Diabetes mellitus assoziiert waren als die Olecranon-Bursitis ., Berufe, die für Patellar Bursitis prädisponiert sind, sind Dienstmädchen, Nonnen, Dachdecker, Gärtner und Schlepper. Es gibt drei signifikante vordere Bursae.
Präpatellare Bursa -Die präpatellare Bursa befindet sich zwischen der Patella und den oberflächlichen Geweben. Wenn es entzündet ist, wird es als „Hausmädchen“ oder „Teppichschicht“ Knie bezeichnet. Dies ist die häufigste Bursa im Knie, die infiziert wird. Im Ultraschall wird es als Flüssigkeitsansammlung direkt oberflächlich zur Patella visualisiert .,
Suprapatellare Bursa-Die suprapatellare Bursa befindet sich zwischen Femur und Quadrizepssehne und kommuniziert mit dem Kniegelenk. Es wird oft als suprapatellare Aussparung bezeichnet. Dies wird am besten in der Sagittalebene sichtbar gemacht, wenn das Knie auf 30° gebeugt ist .
Infrapatellare Bursa – Die infrapatellare Bursa sind eigentlich zwei Bursae, die sich am distalen Teil der Patellasehne in der Nähe der Tuberositas tibialis befinden. Diese werden als oberflächlich und tief beschrieben und bezeichnen ihre relative Lage um die Patellasehne. Entzündung dieser Bursa wird „geistliches Knie“ genannt.,“Ultraschall über der Tuberositas tibialis zeigt eine fokale Flüssigkeitssammlung. Diese Ansichten werden am besten mit minimalem Druck und großzügigem Ultraschallgel erhalten .
Die Aspiration der Patellarbursae sollte mit einer 2,5 cm langen, 20-Gauge-Nadel und einer 10-ml-Spritze durchgeführt werden, die parallel zur Extremität gehalten und mit aseptischer Technik eingeführt werden. Das Melken der betroffenen Bursa während der Aspiration kann dazu beitragen, die Entfernung von Flüssigkeit in einem oft mehrlokulierten Raum zu erleichtern. Auch hier kann Ultraschall helfen, die Nadel zu führen und auf Angemessenheit der Drainage zu bewerten .,
- Die olecranon und präpatellaren Bursae sind die häufigsten Stellen der septischen Bursitis
- Ultraschall kann hilfreich sein, ist aber nicht diagnostisch
- Bursale Aspiration ist im Rahmen der Praxis von Notärzten und ist das hilfreichste Diagnosewerkzeug
- Bursale Steroidinjektion ist bei septischer Bursitis kontraindiziert
Präsentation, Bewertung und diagnostische Aufarbeitung
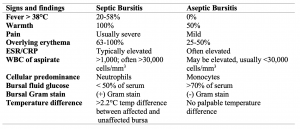
Septische Bursitis betrifft vorwiegend Männer im Alter von 40-60 Jahren . Die Präsentation überlappt sich mit mehreren anderen Zuständen, was die Diagnose herausfordernd macht., Wie unten in Tabelle 1 hervorgehoben, gibt es mehrere diskriminierende Befunde, die auf eine septische Bursitis hindeuten, wie Fieber, erhöhte Wärme und Schmerzen. Darüber liegende Cellulitis und Hinweise auf ein Trauma können ebenfalls hilfreich sein . Klassische Untersuchungsergebnisse sind Fieber, erhöhte Wärme der Haut über der Bursa, Schmerzen über der Haut, Schwankungen über einer anatomischen Lage einer Bursa und eine passive Bewegung des Gelenks (eine klinische Unterscheidung von septischer Arthritis) . Aseptische Bursitis, definiert als entzündliche Veränderungen der Bursa ohne Infektion, kann mit ähnlichen Symptomen auftreten., Dies kann Zärtlichkeit, Erythem und Wärme umfassen; Diese treten jedoch mit geringerer Schwere und Häufigkeit auf. Der Schlüssel zur Trennung der Diagnose einer septischen und aseptischen Bursitis ist das Vorhandensein von Fieber und die Befunde des bursalen Aspirats. Differentiale für septische Bursitis sollten Zellulitis, Arthropathien, aseptische Bursitis (einschließlich Gicht & pseudogout), hämorrhagische Bursitis, septische Arthritis, Trauma, Abszess und andere umfassen.
Tabelle 1., Tabelle angepasst von
Die Nadelaspiration ist der Standard für die Diagnose und wird idealerweise vor der Verabreichung von Antibiotika durchgeführt. Der Zugang zu den oberflächlichen Bursae ist typischerweise einfach, während die tiefen Bursae schwieriger sein können. Beziehen Sie sich auf die oben beschriebenen Aspirationsverfahren. Das Aspirat sollte zur Zellzahl mit Differential -, Grammfleck -, Kultur – (anaeroben, aeroben und möglicherweise mykobakteriellen/pilzlichen) und Kristallanalyse geschickt werden., Bemerkenswert ist, dass die diagnostische WBC-Schwelle im Aspirat niedriger ist als die für septische Arthritis verwendete, typischerweise über 5,000 Zellen/mm3. Ebenen von weniger als 2.000 Zellen / mm3 mit mononukleärer Zelldominanz deuten auf eine nichtseptische Bursitis hin. Ein bursaler Blutzucker am Bett kann hilfreich sein, um die Diagnose zu beschleunigen. Wenn das Glukose-Serum-Verhältnis weniger als 50% beträgt, handelt es sich mit ziemlicher Sicherheit um eine septische Bursitis . Bei der Einstellung neuer Antibiotika oder Infektionen mit einem anspruchsvollen Organismus können septische Bursitis-Kulturen negativ sein, und septische Bursitis sollte noch in Betracht gezogen werden ., Bursae haben eine begrenzte Gefäßversorgung, was das Auftreten einer hämatogenen Ausbreitung minimiert, aber Blutkulturen sollten berücksichtigt werden.
Die meisten septischen Bursitis wird durch Staphylococcus aureus (80-90%) verursacht, gefolgt von Streptokokken und Koagulase-negativen Staphylokokken. Andere Ätiologien können bei immungeschwächten Wirten auftreten, wie Escherichia coli, Meningokokken, Cutibacterium, Enterococcus, Pseudomonas, Anaerobier und Brucella. Wenn die septische Bursitis persistent ist oder der Wirt immungeschwächt ist, sollten Sie eine mögliche Pilz-oder Mykobakterieninfektion einschließlich TB in Betracht ziehen .,ndard für septische Bursitis ist Bursalkultur
Bursalkultur sollte vor der Anwendung von Antibiotika durchgeführt werden
Behandlung
Alle Patienten, bei denen eine eine septische Bursitis sollte mit einer geeigneten Antibiotikatherapie behandelt werden, unabhängig davon, ob sie klinisch oder durch Laborbefunde diagnostiziert wurde., Die Therapie sollte empirisch S. aureus und Streptococcus abdecken, da dies die häufigsten Arten sind. Bei zuverlässigen, ansonsten gesunden Patienten ohne Sorge um septische Arthritis, Immunschwäche oder klinische Instabilität ist eine Studie mit ambulanter oraler Antibiotikatherapie (bis zu 14 Tage) für eine unkomplizierte septische Bursitis sinnvoll. Behandeln Sie mit Dicloxacillin (500 mg oral viermal täglich), Sulfamethoxazol und Trimethoprim 800/160 mg (1-2 Tabs zweimal täglich) oder Clindamycin (300 mg viermal täglich) und vereinbaren Sie eine Nachsorge innerhalb von 48 Stunden., Die Raten des Versagens einer ambulanten Therapie (definiert als anhaltende Infektion, die eine stationäre oder chirurgische Behandlung erfordert) variieren, daher sind klare Vorsichtsmaßnahmen für die Rückkehr und ein zuverlässiger Patient unerlässlich. Für diejenigen mit komplizierter septischer Bursitis, insbesondere mit signifikanten Symptomen, sollte Vancomycin (15-20 mg/kg IV x 1 mit nachfolgenden Dosen basierend auf Niveaus und Nierenfunktion) enthalten sein. Einige Studien unterstützen die ambulante Behandlung mit IV-Antibiotika, wenn eine genaue Nachsorge möglich ist . Sobald das Ergebnis vorliegt, sollten Antibiotika angepasst werden.,
Wiederholte Nadelaspiration kann sowohl die Symptome als auch das klinische Ergebnis verbessern. Follow-up wird empfohlen, um eine Verbesserung zu bewerten. Bei persistierender septischer Bursitis, bei der eine konservative Behandlung fehlschlägt, kann ein chirurgischer Eingriff mit Inzision und Drainage oder Bursektomie erforderlich sein . Es gibt keine Daten zur Unterstützung eines frühen chirurgischen Eingriffs; Für diejenigen, die Anzeichen einer Sepsis entwickeln, wird jedoch eine Verschlechterung der Cellulitis oder andere Anzeichen einer klinischen Verschlechterung der chirurgischen Konsultation empfohlen ., Nachfolgend finden Sie einen vorgeschlagenen Behandlungsalgorithmus für das Management in der Notaufnahme, der aus den von Baumbach et al.veröffentlichten orthopädischen Managementrichtlinien geändert wurde., die speziell prepatellar und olecranon Bursitis adressiert . Dieser Algorithmus wurde in einer ED-Population nicht prospektiv validiert.
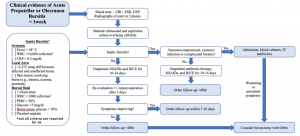
Angepasst Figur .