hoewel al in de jaren 1600 een verband tussen de stevigheid van het oog en blindheid werd geregistreerd, hebben we nog steeds geen perfecte methode om intraoculaire druk (IOD) te meten; alle huidige methoden worden beïnvloed door verschillende oculaire en niet-oculaire factoren en kan ons alleen een schatting geven van de intraoculaire druk.
nauwkeurige en nauwkeurige IOD-metingen zijn noodzakelijk om het risico van een patiënt op progressieve oogzenuwbeschadiging te evalueren., Onnauwkeurige of inconsistente IOD-metingen voorkomen dat de arts nauwkeurige behandelings-en managementbeslissingen neemt en kunnen de patiënt in gevaar brengen voor verlies van het gezichtsveld. Clinici moeten een consistente, reproduceerbare en betrouwbare techniek ontwikkelen voor het verkrijgen van IOD-metingen, zodat ze na verloop van tijd kunnen worden vergeleken met vertrouwen.
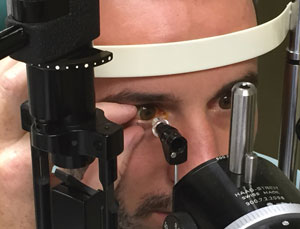
Hier zijn enkele nuttige aanbevelingen om in gedachten te houden bij het meten van de IOD van een patiënt (tenzij anders vermeld, hebben de aanbevelingen betrekking op Goldmann applanation tonometrie, GAT):
Houd rekening met de positie, comfort en kleding van de patiënt voordat u de IOD controleert.zorg ervoor dat u de patiënt correct in de spleetlamp plaatst zonder ongemak. Het hoofd en de kin moeten in contact zijn met het voorhoofd en de kinsteunen en de laterale Canti moeten worden uitgelijnd met de lijn op het frame van de spleetlamp.
moedig de patiënt aan om normaal te ademen., Het is gebruikelijk dat patiënten hun adem inhouden uit angst, slechte positionering, of beide, tijdens een IOD-meting. Dit kan de veneuze druk van de Valsalva manoeuvre verhogen, resulterend in een onnauwkeurig hoge lezing.1
ten slotte hebben studies aangetoond dat strakke kragen, stropdassen of andere beperkende kleding rond de nek een toename van de veneuze druk kunnen veroorzaken wanneer de patiënt zijn of haar nek naar voren uitstrekt, wat resulteert in een onnauwkeurig hoge IOD-waarde.2 Laat de patiënt eventuele halsbanden of stropdassen los maken die te beperkend kunnen zijn om een nauwkeurige meting te verkrijgen.,
druk niet op de bol. Laat patiënten hun ogen niet dichtknijpen.externe druk op de bol kan de meting beïnvloeden. Dit kan optreden van de patiënt knijpen zijn of haar ogen of de examinator per ongeluk het toepassen van druk op de wereldbol.
veel patiënten hebben hulp nodig bij het voldoende openen van hun oog tijdens tonometrie. Kleine spleetgroottes, dermatochalasis, lange wimpers, blefarospasme en de reflex of angst voor een object dicht bij het oog kunnen allemaal het verkrijgen van een druklezing moeilijk en kunstmatig hoog maken.,
gemeenschappelijke tonometrie
Toepassing tonometrie is gebaseerd op het Imbert-Fick principe, dat stelt dat de druk (P) in een bol gelijk is aan de kracht (F) die nodig is om het oppervlak af te vlakken gedeeld door het oppervlak (a) van afvlakking, P=F/A. 1 in de praktijk gebruiken meerdere methoden dit concept van afvlakking van het hoornvlies om de intraoculaire druk te meten. De fysische eigenschappen van het oogoppervlak—met name de corneaweerstand en de oppervlaktespanning van de tranen—hebben een praktische invloed op de toepasmetingen.,7 verschillende methoden voor IOD-metingen maken gebruik van applanation tonometry, waaronder:
• Goldmann applanation tonometry (GAT), geïntroduceerd in de jaren 1950, wordt momenteel beschouwd als de referentiestandaard. De methode houdt contact op met een verdoofd hoornvlies met een tonometer tip ongeveer 3,06 mm in diameter en met behulp van fluoresceïne kleurstof in de precorneale traanfilm om de kracht die nodig is om het hoornvlies plat te bepalen. De grootte van de tonometer tip is opzettelijk om de impact van de cornea weerstand en de oppervlaktespanning van de traanfilm te minimaliseren.,7 Twee halve cirkels zijn zichtbaar door het bi-prisma. De examinator draait de spanningsknop die de op het hoornvlies uitgeoefende kracht verandert, en de IOD wordt bepaald in mm HG wanneer het interne aspect van de twee halve cirkels met elkaar in contact zijn.
* een Perkins tonometer lijkt op een GAT en gebruikt hetzelfde applanerende prisma, maar is draagbaar en kan worden gebruikt bij patiënten die niet worden getest met een spleetlamp in het kantoor, patiënten met fysieke beperkingen waardoor ze niet in een spleetlamp kunnen worden geplaatst en patiënten die in liggende positie worden getest.,
* contactloze tonometrie (NCT), ook bekend als de “Air puff test”, gebruikt toenemende luchtintensiteit om de top van het niet-verdoofde hoornvlies af te vlakken. De kracht die wordt gebruikt om het hoornvlies af te vlakken wordt gedetecteerd door sensoren, geregistreerd en omgezet in mm Hg. Het voordeel voor NCT is dat er geen verdoving nodig is omdat het hoornvlies niet wordt gecontacteerd tijdens de procedure.
• de Tono-Pen (Reichert) is een handheld elektronisch apparaat dat gebruik maakt van een kleine zuiger om de weerstand van een verdoofd hoornvlies te meten wanneer deze in contact komt., Het heeft een bekend gebied van afvlakking en correleert goed met GAT in “normale” IOP-bereiken. Het apparaat is gemakkelijk draagbaar en is het voordeligst bij gebruik op littekens of oedemateuze hoornvliezen. Nochtans, gebruikt het een wegwerptip van latex en is gecontra-indiceerd als de patiënt een latexallergie heeft.
Rebound tonometrie veronderstelt dat hardere ogen (die met een hoge IOD) een snellere vertraging van een sonde veroorzaken dan een zachter oog (die met een lage IOD). De rebounding snelheid wordt dan omgezet in mm Hg.,
• Icare (Icare), het nieuwste handheld apparaat in deze categorie, meet de inductiestroom die ontstaat wanneer de metalen sonde met kunststof punt van het hoornvlies terugkaatst en weer in het apparaat wordt gedreven. Deze methode meet de IOP relatief snel en vereist geen anesthesie.
vermijd druk op de bol wanneer u de deksels open houdt en zorg ervoor dat het contactgebied vrij is van wimpers. Til het bovenste ooglid met uw wijsvinger of middelvinger op zonder het ooglid tegen de oogbol te pinnen., U kunt ook een wattenstaafje gebruiken om het bovenste ooglid tegen het bovenste orbitale bot te rollen of vast te houden. Het onderste deksel moet mogelijk ook worden gestabiliseerd met de duim van de arts.
zorg ervoor dat de druk op het centrale hoornvlies wordt gemeten met het oog in de primaire blik. Instrueer patiënten om beide ogen open te houden en zich te concentreren op een ver doel (zoals een fixatielampje of een punt voorbij uw oor).
ten slotte kunnen patiënten het gemakkelijker vinden om hun ogen open te houden als ze tegelijkertijd hun mond openen., Dit is misschien niet praktisch in de spleetlamp, maar het kan nuttig zijn bij het gebruik van handheld-apparaten zoals de Tono-Pen of Icare.
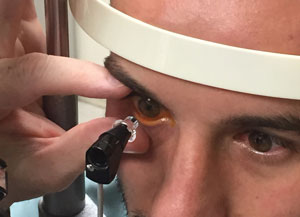
zorg ervoor dat het contactgebied vrij is van wimpers en dat de patiënt zijn oogleden niet dicht knijpt. Houd de deksels van de patiënt voorzichtig open om druk op het oog te voorkomen.
gebruik de juiste hoeveelheid fluoresceïne.,tijdens de tonometrie van GAT en Perkins is het belangrijk om de juiste hoeveelheid fluoresceïne in het oog te brengen, met behulp van Fluress (fluoresceïne natrium en benoxinaat hydrochloride, Akorn) of fluoresceïne strips met een plaatselijke verdoving.
door te veel fluoresceïne in het oog te plaatsen, worden de mires te dik, waardoor de IOD-waarde overschat wordt. Laat de patiënt knipperen en zijn of haar ogen afvegen als er te veel fluoresceïne aanwezig is.,
extra fluoresceïne inbrengen als er een onvoldoende hoeveelheid in de traanfilm aanwezig is; anders zullen de mires dun lijken en zal de meting worden onderschat.
bij het meten van de IOD is ook de lichtbron belangrijk. De kobaltblauwe lichtbron moet helder, diffuus en schuin naar de tonometer gericht zijn.
gebruik geen contacttonometrie bij patiënten met een actieve corneaziekte.Gebruik non-contact methoden, zoals Tono-Pen, Icare of NCT, bij patiënten met actieve cornea infecties of cornea epitheliale defecten., Ook, wees voorzichtig met patiënten die onlangs hebben geleden aan een oculaire chemische verbranding of hebben een geschiedenis van terugkerende epitheliale erosies.
hoewel IOD-metingen belangrijk zijn, moet u overwegen of het noodzakelijk is om meer cornea-aanvallen te veroorzaken, de genezing uit te stellen of de kans op een cornea-infectie van een patiënt te vergroten. Het is belangrijk dat het gekozen instrument schoon en gedesinfecteerd is.
let op de plaats en de grootte van de corneaziekte en kies de beste methode., Vergeet niet, als de Tono-Pen apparaat wordt gebruikt op een niet-Centrale corneale locatie, de IOD meting zal waarschijnlijk hoger te meten als gevolg van verschillen in corneale eigenschappen van de perifere cornea.
tonosafe wegwerp-prisma ‘ s dienen te worden overwogen bij gebruik van GAT-en Perkins-tonometers. Tonosafe prisma ‘ s voor eenmalig gebruik verminderen het risico op verspreiding van infecties naar het andere oog of een andere patiënt. Terwijl sommige artsen gebruiken de wegwerp prisma ’s op elke patiënt, deze prisma’ s zijn vooral goed te gebruiken bij patiënten met niet-Centrale cornea ziekte of een oculaire infectie die niet het hoornvlies betrekken., Deze wegwerp-prisma ‘ s kunnen ook de noodzaak elimineren om het tonometer-prisma tussen elke patiënt te desinfecteren en verminderen het risico op verspreiding van infecties.
documenteer en overweeg corneale kenmerken.
Het is belangrijk om het hoornvlies te evalueren voorafgaand aan de IOD-meting om contra-indicaties voor tonometrie uit te sluiten of om bevindingen op te merken die de meting kunnen beïnvloeden. De eigenschappen van het hoornvlies die de weerstand tegen applanation beà nvloeden kunnen de meting beà nvloeden; bijvoorbeeld, kan het met littekens bedekken in een kunstmatig hoge lezing resulteren, terwijl oedeem een lagere lezing kan veroorzaken., Tot slot, Kijk voor tekenen van voorafgaande refractieve chirurgie, als het hoornvlies dunner dan voorafgaand aan de operatie zal zijn, en IOD lezingen kunstmatig laag kunnen zijn.
CCT ‘ s Impact on IOD and glaucoom
Door Robert J. Murphy, bijdragende schrijver
twee recente studies onderzoeken het verband tussen de dikte van het centrale hoornvlies (CCT) en glaucoom, waarbij de noodzaak wordt onderstreept om baseline CCT-metingen uit te voeren voor en tijdens de behandeling met glaucoom.,1,2
onderzoekers van het Kaiser Permanente Northern California health plan system keken naar gegevens van 81.082 patiënten en vonden dat vrouwelijk geslacht, verhoogde leeftijd en zwart ras geassocieerd waren met dunnere cornea ‘ s bij patiënten met of zonder glaucoom.1 het geslacht en de leeftijd verbindingen waren niet statistisch significant; maar het feit dat zwarten, en tot op zekere hoogte Hispanics, de neiging om dunnere cornea ‘ s was opmerkelijk, vooral gezien deze groepen zijn bekend om een hogere prevalentie van glaucoom hebben., Bij deze patiënten was het verdunnen van het GDT goed voor bijna 30% van het verhoogde risico op glaucoom in vergelijking met blanken.
onderzoekers zijn nog steeds onzeker of er een direct causaal verband is tussen een dun hoornvlies en de pathofysiologische mechanismen van glaucoom—of dat deze factoren gewoon coinherited zijn. “I would think it’ s coinherited, ” zegt Theodore Perl, MD, medisch directeur bij Corneal Associates of New Jersey in Fairfield, NJ, en het Keratoconus Center Of New Jersey. “Het veroorzaakt het niet, en het is niet direct gerelateerd. Het kan dienen als marker of bemiddelaar., Als uw hoornvlies dunner is, zoek dan naar een mogelijke tweede associatie, die vatbaar kan zijn voor glaucoom.”
verdunning van het hoornvlies heeft een verdere klinische relevantie voor glaucoom in die zin dat het gebruik van prostaglandineanalogen (PAs) en andere topische glaucoommedicijnen in verband zijn gebracht met een verlaagd CCT. In een recente studie uit Duitsland werd getracht vast te stellen of langdurige behandeling met deze middelen een significant effect had op het GDT, gemeten met partiële interferometrie.2 de onderzoekers vonden dat over een gemiddelde van 4.,Na 2 jaar nam de CCT af voor degenen die werden behandeld met PAs en combinatietherapieën met PAs, CAIs en bètablokkers.
bovendien is aangetoond dat het verdunnen van het hoornvlies resulteert in onderschatte IOD—metingen-een vermindering van 25µm van het CCT kan leiden tot een onderschatting van de druk met ongeveer 1 mm. Zo waarschuwen de onderzoekers, ” follow-up intraoculaire drukmetingen kunnen worden onderschat voor ogen behandeld met de bovengenoemde behandelingsregimes als centrale cornea dikte niet wordt gemeten op een regelmatige basis.,”
voor de typische persoon zonder risicofactoren en met normale IOD, is het niet nodig om al te bezorgd te zijn over de dikte van het hoornvlies, zegt Dr.Perl. Maar het klinische beeld verandert voor een patiënt met een voorgeschiedenis van, of risico op, glaucoom. “In die gevallen wil je er echt zeker van zijn dat je de centrale corneale diktemeting doet als onderdeel van de intraoculaire drukbeoordeling, dus je kunt het in perspectief zetten en zeggen: ‘Ah, zijn druk is normaal vandaag, het is 18mm Hg; maar dat is een beetje borderline, en misschien is die 18mm echt 22mm omdat zijn cornea dunner is.”Zegt Dr. Perl., “Dus de optometrist die dit soort problemen beheert moet dat in ieder geval in hun achterhoofd hebben in termen van wanneer het belangrijk is om het te doen en wat het is.”
1. Wang SY, Melles R, Lin, SC. De impact van centrale cornea dikte op het risico van glaucoom in een grote multi-etnische populatie. J Glaucoom 2014; 23: 606-612.
2. Schrems WA, Schrems-Hoesl LM, Mardin CY, et al. Het effect van langdurige toediening van antiglaucomateuze geneesmiddelen op de centrale dikte van het hoornvlies. J Glaucoom 2014 Nov. .,
Houd rekening met de dikte van het centrale hoornvlies, omdat dit veelvoorkomende vormen van tonometrie kan beïnvloeden. In het bijzonder gaat GAT ervan uit dat het centrale hoornvlies ongeveer 520µm dik is. Hoe meer de centrale corneale diktemeting afwijkt van deze veronderstelling, hoe minder nauwkeurig de meting—dikkere cornea ’s zullen worden overschat en dunnere cornea’ s zullen worden onderschat. Er zijn verschillende nomogrammen beschikbaar om de meting aan te passen op basis van de centrale dikte van het hoornvlies, maar geen enkele is gevalideerd en universeel goedgekeurd., Vaak is het nuttig om het hoornvlies kwalitatief als dun, dik of Gemiddeld te beschouwen. Het begrijpen van het algemene principe is het belangrijkst; het toekennen van een specifieke getalwaarde om de IOD-meting aan te passen is dat niet.
vergeet niet rekening te houden met cornea astigmatisme.
Bij Goldmann – applanatietonometrie kan cornea astigmatisme groter dan drie diopters de IOD-meting beïnvloeden., Een studie vond de IOD het best werd gemeten onder een andere hoek, ongeveer 43° van de belangrijkste as van astigmatisme (in minus cilinder), die is gemarkeerd op de Goldmann tonometer prisma houder met een rode lijn.3 als de prisma-oriëntatie niet wordt aangepast, zullen de verschillende krommingen van het hoornvlies de IOD-lezing beïnvloeden; lage IOD-lezingen zullen worden opgenomen met met-de-regel astigmatisme, en hogere lezingen zullen worden opgenomen met tegen-de-regel astigmatisme.,1 let op: de mires zullen schuin georiënteerd lijken en kunnen moeilijker te verstellen zijn omdat de spleetlamp niet de mogelijkheid heeft om de mires diagonaal te verstellen.


in plaats van GAT te gebruiken voor patiënten met astigmatisme, overweeg dan de Tono-Pen, een pneumotonometer of andere hulpmiddelen te gebruiken als het hoornvlies van een patiënt significant onregelmatig is (van brekingsfout, littekenvorming, ectasie, enz.).
controleer of uw instrument gekalibreerd is.
Miscalibratie van het instrument kan resulteren in systematische IOD-meetonnauwkeurigheden, zelfs met een foutloze techniek. Controleer de gebruikershandleiding van het apparaat om te leren hoe het te kalibreren.
u dient uw instrumenten ten minste jaarlijks en bij voorkeur tweemaal per jaar te kalibreren., Tono-Pen vereist meer regelmatige kalibratie en zal de gebruiker eraan herinneren dat kalibratie nodig is.
breng geen significante behandelingswijzigingen aan op basis van één IOD-meting.
omdat IOD fluctueert gedurende dag-en nachtelijke perioden, dient u zelden significante veranderingen in de behandeling of behandeling van een patiënt te baseren op één drukmeting alleen. Herhaal de IOD-meting op verschillende tijdstippen van de dag of op een andere dag om rekening te houden met de normale IOD-veranderingen, die 2 mm Hg tot 6 mm Hg kunnen fluctueren in een periode van 24 uur.,4,5
factoren die van invloed zijn op IOD-fluctuaties worden niet goed begrepen, en artefacten kunnen mogelijk bijdragen aan de IOD-metingen. Zelfs ervaren clinici herhalen een meting als nauwkeurigheid verdacht is.
meerdere metingen worden aanbevolen om een nauwkeurige schatting te verkrijgen van de gemiddelde IOD in andere tonometrieapparatuur dan Goldmann-applanatie. Zo kunnen non-contact tonometers (NCT), in vergelijking met GAT, hoge IOPs onderschatten en lage IOPs overschatten., In het ideale geval, neem een gemiddelde van twee tot drie metingen, afhankelijk van het NCT-model; dan als IOPs worden beschouwd als hoog, laag of niet reproduceerbaar, voer GAT.
evenzo leveren de Tono-Pen-en Icare-apparaten relatief nauwkeurige metingen wanneer de IOD binnen het normale bereik ligt; maar indien mogelijk, gebruik GAT om hoge of lage metingen te bevestigen.
overweeg nieuwe methoden.onderzoekers en clinici proberen voortdurend betere methoden te ontwikkelen dan momenteel beschikbaar zijn om intraoculaire druk te registreren., Andere te overwegen apparaten zijn:
• De Ocular Response Analyzer (Reichert) is vergelijkbaar met NCT, maar is verantwoordelijk voor de visco-elastische eigenschappen van het hoornvlies, of de hysterese van het hoornvlies. Wiskundige vergelijkingen worden vervolgens gebruikt om de IOD te” corrigeren ” op basis van de elasticiteit van het hoornvlies.
* De Pascal Dynamic Contour Tonometer (Ziemer) gebruikt een gebogen sonde, groter dan een GAT tip, om IOD te meten via hydrostatische koppeling; het heeft uitzonderlijk nauwkeurige metingen aangetoond in vergelijking met andere huidige methoden.,6 Deze methode houdt ook rekening met de eigenschappen van het hoornvlies, maar duurt langer uit te voeren (ongeveer 2,5 minuten) dan andere methoden.6
• 24-uurs controleapparatuur stelt artsen in staat om IOD-fluctuaties gedurende de dag te analyseren, in plaats van kortstondige “snapshots” tijdens kantooruren. Bijvoorbeeld, bevat de (gesensibiliseerde) contactlens Triggerfish sensoren om veranderingen in de kromming van het hoornvlies te controleren, die de onderzoekers veronderstellen door IOP veranderingen wordt beà nvloed; nochtans, moeten de bevindingen nog worden gevalideerd.,
* operatief geïmplanteerde IOD-sensoren worden ook bestudeerd, in het bijzonder voor patiënten die reeds oculaire chirurgie ondergaan. De nauwkeurigheid en precisie van deze apparaten wordt momenteel onderzocht.
intraoculaire druk is een belangrijk onderzoekselement bij het evalueren van een patiënt, en dit moet zorgvuldig en nauwkeurig gebeuren wanneer dit gerechtvaardigd is. Verschillende methoden en technologieën zijn onlangs geïntroduceerd of zijn in ontwikkeling om artsen te helpen nauwkeuriger metingen te verkrijgen.,
toch moet IOD niet de enige bevinding zijn die de waarschijnlijkheid van een patiënt op progressieve ziekte bepaalt. Veel andere bevindingen-familiegeschiedenis, centrale corneale dikte, andere corneale eigenschappen, oogzenuw hoofd uiterlijk, gezichtsveld bevindingen, onder anderen-moet ook worden overwogen bij het beoordelen van het risico van een patiënt voor glaucoom. Townsend is een staf optometrist aan het Bascom Palmer Eye Institute, Miller School Of Medicine aan de Universiteit van Miami in Miami, Fla. Dr. Townsend ziet patiënten met zowel de glaucoom service en uitgebreide service.
Dr., McSoley is een staf optometrist bij het Bascom Palmer Eye Institute.
1. Whitacre MM, Stein R. bronnen van fout met gebruik van Goldmann-type tonometers. Surv Ophthalmol. 1993 Jul-Aug; 38 (1):1-30.
2. Bain WE, Maurice DM. Fysiologische variaties in de intraoculaire druk. Trans Ophthalmol SOC UK. 1959;79:249-60.
3. Goldmann VH, Schmidt T. Uber applanationstonometrie. Oogheelkunde. 1961;141:441-56.
4. Gezondheid Kwaliteit Ontario. Dagspanning curven voor het beoordelen van de ontwikkeling of progressie van glaucoom: een Evidence-Based analyse. Ontario Health Technology Assessment Series., 2011;11(2):1-40.
5. Drance SM. De Betekenis van de dagelijkse spanningsvariaties in normale en glaucomateuze ogen. Arch Ophthalmol. 1960;64(4):494-501.
6. Okafor KC, Brandt JD. Het meten van de intraoculaire druk. Curr Opin Ophthalmol. 2015 mrt; 26 (2): 103-9.
7. Gloster J, Perkins ES. De geldigheid van de Imbert-Fick wet zoals toegepast op applanation tonometrie. Exp Eye Res. 1963 Jul; 2: 274-83.