1Introduzione
L’infezione cronica da virus Epstein-Barr attiva (CAEBV) è un termine clinico inizialmente definito da Straus come una malattia correlata all’infezione cronica o persistente di EBV., Criteri suggeriti per la diagnosi cronica grave infezione da EBV comprende le seguenti operazioni: 1) grave malattia del >6 mesi che è iniziato come infezione primaria da EBV e associato gravemente anormale EBV anticorpali ; (2) un aumento della quantità di DNA di EBV o gravemente anormali livelli di EBV anticorpi, per esempio, la rilevazione di DNA di EBV nei tessuti o nel sangue periferico mediante Southern blot ibridazione; EBV-codificati piccolo RNA-1-positivi cellule nei tessuti colpiti o sangue periferico, >102.,5 copie di EBV DNA / µg di DNA di cellule mononucleate del sangue periferico; e livelli grossolanamente anormali di anticorpi EBV (titoli IgG anti-VCA ≥5120 o titoli IgG anti-EA ≥640) e (3) nessuna evidenza di precedenti anomalie immunologiche o altre infezioni recenti che potrebbero spiegare la condizione osservata.,4
Basato sui dati accumulati, CAEBV di T-cellula o cellula NK tipo è stato recentemente definito come un sistemica EBV+ policlonali, oligoclonali o spesso monoclonali malattia linfoproliferativa (LPD) caratterizzata da febbre persistente, epatite, epatosplenomegalia e linfoadenopatia, che mostra diversi gradi di gravità clinica a seconda della risposta immunitaria dell’ospite e la EBV carica virale.5,6
Il CAEBV è spesso accompagnato da lesioni cutanee come grave allergia alla puntura di zanzara e malattia linfoproliferativa a cellule T simile a hydroa-vacciniforme (HV)., L’ipersensibilità alla puntura di zanzara (o allergia alla puntura di zanzara, MBH) è una manifestazione cutanea unica di infezione da CAEBV caratterizzata da una reazione locale anormalmente intensa nell’area del morso di artropodi associata a sintomi e segni sistemici come febbre, linfoadenopatia e disfunzione epatica. Il genoma di EBV pricipalmente è trovato all’interno delle cellule di NK di sangue periferico dei pazienti di MBH che mostrano spesso la linfocitosi delle cellule di NK.,7-10
LPD HV-like è una malattia linfoproliferativa delle cellule T cutanee policlonali, oligoclonali o monoclonali associate all’EBV caratterizzata da eruzioni vescicolopapulari ricorrenti, principalmente sul viso e sulle braccia. Mostra un ampio spettro di aggressività clinica e di solito un lungo decorso clinico con rischio di sviluppare linfoma sistemico. Con il progredire della malattia i pazienti sviluppano lesioni cutanee gravi ed estese con sintomi sistemici tra cui febbre, epatosplenomegalia e linfoadenopatia., Classico HV, grave HV e HV-come linfoma a cellule T costituiscono uno spettro continuo di EBV-associato HV-come LPD.5,11-14
Recentemente, i tre disturbi sopra indicati sono stati riconosciuti come rappresentanti lo spettro di cellule T associate a EBV e LPD a cellule NK con diverse presentazioni cliniche; uno sistemico e due disturbi cutanei tra cui LPD a cellule T simili a HV e MBH.14
2casi
I pazienti descritti nei due casi riportati di seguito mostrano manifestazioni cliniche tipiche di CAEBV con MBH nei bambini. Il caso 2 è stato segnalato in precedenza.15
2.,1Caso 1
Un ragazzo coreano di 15 anni è stato ricoverato in ospedale con sintomi e segni dermatologici intermittenti cronici e vari sistemici da quando aveva 5 anni. Il peso alla nascita era normale e adeguato per l’età gestazionale. In una recente visita a un reparto pediatrico, ha mostrato un’altezza adeguata di 163,7 cm per la sua età, ma un peso corporeo basso di 39,6 kg.
A 5 anni si sono improvvisamente sviluppati febbre, tosse e distensione addominale. La conta dei globuli bianchi era 12,1 × 103 / µl (linfociti 70%, neutrofili segmentati 21%, eosinofili 1% e monociti 8%)., L’anticorpo antinucleare fluorescente qualitativo era negativo. A seguito di una diagnosi clinica di perforazione intestinale, ha subito una colectomia subtotale e ileostomia. Un mese dopo l’intervento chirurgico, la conta dei sottoinsiemi linfocitari per citometria a flusso ha mostrato un basso numero di cellule B e T, con cellule NK marcatamente aumentate (CD16 + CD56+ = 68%, intervallo normale 5,6 – 31%); 1.579/µl (intervallo normale 100-430/µl).,
È stato successivamente ricoverato in ospedale cinque volte in 3 anni a causa di faringotonsillite acuta, infezione delle vie respiratorie superiori, bronchiolite e polmonite e ha avuto febbre ricorrente due o tre volte al mese. A 10 anni, è stato ricoverato in ospedale a causa di un’infezione del tratto respiratorio superiore. Splenomegalia di 10,76 cm è stata trovata incidentalmente durante il workup. Dall’età di 10 anni, le risposte cutanee intense si manifestavano in siti di zanzare o altri insetti morsi che erano caratterizzati da un cambiamento bolloso iniziale seguito da ulcerazione, formazione di crosta e cicatrici con pigmentazione (Fig. 1)., La maggior parte delle lesioni aveva un diametro
cm ed era spesso accompagnata da febbre. Tali lesioni cutanee tendevano a verificarsi in estate e sugli arti superiori e inferiori. I test di laboratorio eseguiti al momento della grave allergia alla puntura di zanzara hanno mostrato un lieve aumento dell’aspartato transaminasi/alanina transaminasi (AST/ALT) con un aumento significativo della fosfatasi alcalina (200U/l) e della globina (da 4,5 a 4,8 g/dl).
Una biopsia cutanea ottenuta da una lesione è stata segnalata come indicante una possibilità di sindrome di Sweet. L’ecografia addominale ha indicato splenomegalia., La conta differenziale del sangue periferico ha mostrato basse popolazioni di cellule B e T e linfocitosi a cellule NK . Il livello sierico di IgE è stato aumentato a 20.370 U/ml sebbene non sia stata identificata alcuna risposta specifica a vari stimoli allergenici. Nonostante nessuna storia familiare provata, un’impressione clinica della sindrome di iper-IgE è stata fatta come prima diagnosi differenziale. Uno studio genetico che includeva il sequenziamento STAT3 è stato eseguito ma non è riuscito a trovare la mutazione prevista., Nel considerare il decorso clinico e la linfocitosi NK, la malattia linfoproliferativa associata a CAEBV o EBV è stata considerata come altre diagnosi differenziali e sono stati stabiliti test pertinenti.
I test sierologici hanno mostrato positività di EBV VCA-IgG, EBV-antigene precoce e negatività di EBV VCA IgM. Utilizzando un campione di sangue intero, è stata eseguita una PCR quantitativa in tempo reale per il DNA EBV per determinare la carica virale nel sangue (11.450 copie/5µl di sangue intero). Successivamente, ha subito un controllo regolare del numero di copia del genoma virale, che è risultato essere costantemente elevato, che vanno da 212.,5 copie / µl a 1.562 copie / µl di sangue intero. Il suo problema di pelle associato a zanzare o insetti si era verificato a intermittenza da allora, mentre gli episodi intermittenti di malattia febbrile priva di lesione cutanea erano persistiti. Il problema della pelle non specifico persisteva per 15 mesi. L ” esame fisico ha rivelato eritematoso a macchie squamose brunastre con croste giallastre sul viso, collo, cuoio capelluto, parte superiore del torace, e parte superiore della schiena. È stato trattato con steroidi topici e antistaminici orali sotto impressione di dermatite seborroica per 11 mesi (Fig. 1)., Due mesi prima dell’esame, i suoi sintomi si sono aggravati e ha visitato una clinica dermatologica. Sono state effettuate due biopsie cutanee sul viso e sul collo ed è stata eseguita l’ibridazione EBV in situ. Le biopsie hanno mostrato un aumento delle cellule del linfoplasma nel derma superficiale e profondo con distribuzione periadnessale occasionale. Non c’era atipia chiara nella maggior parte delle cellule linfoidi. L’immunoistochimica ha mostrato molte cellule linfoidi CD56+. C’erano numerosi linfociti che mostravano una reazione nucleare positiva all’ibridazione EBER in situ., Retrospettivamente, l’ibridazione EBER in situ è stata applicata sia alla biopsia cutanea della parte inferiore della gamba presa per grave allergia alla puntura di zanzara che a quella dell’intestino perforato resecato 10 anni fa (Fig. 2). Sono state identificate molte cellule linfoidi con una reazione positiva, non solo nella pelle ma anche nella parete intestinale e sinusoidi del fegato e dei linfonodi, che hanno confermato l’infezione da CAEBV con allergia alle punture di zanzara e linfocitosi NK. Il paziente è stato trattato in modo conservativo. Due anni dopo è stato riammesso a causa della linfoistiocitosi emofagocitica (HLH)., È stato trattato secondo la guida al trattamento HLH-200416 e ha risposto transitoriamente, ma in seguito ha sviluppato una perforazione intestinale e è morto di sepsi.
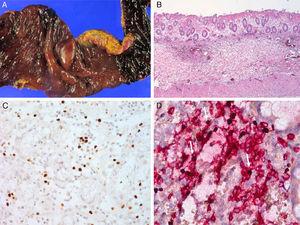
Caso 1. (A) Colon perforato a 5 anni di età. (B) I risultati microscopici mostrano infiammazione acuta e cronica con tessuto di granulazione. (C) L’ibridazione EBER in situ rivela linfociti EBV-positivi. (D) I linfociti EBV-positivi sono positivi per CD3.
2.,2Caso 2
Un ragazzo coreano di 10 anni si è presentato al Dipartimento di Dermatologia lamentando intense reazioni cutanee nei siti di puntura di zanzara. Ha esibito ulcerazioni multiple sparse e punteggiate sugli arti inferiori bilaterali. Oltre alla marcata reazione cutanea, ha anche approvato i sintomi sistemici tra cui la febbre a seguito di punture di insetti durante la sua infanzia. È stata effettuata una biopsia cutanea e il trattamento locale per la lesione è stato somministrato senza ulteriore valutazione sistemica. A 16 anni, il paziente ha ammesso con una massa palpabile situata sul collo sinistro della durata di 2-3 settimane., All’esame fisico, un conglomerato di grandi linfonodi era presente nel collo sinistro, il più grande dei quali misurava 7 × 5 cm. A causa della sua storia di lesioni cutanee, è stata eseguita un’attenta ispezione delle sue gambe, rivelando più ulcere superficiali con cicatrici cicatrizzanti. La tomografia computerizzata e la scansione della tomografia ad emissione di positroni hanno mostrato più linfonodi omogenei di dimensioni variabili e scarsamente miglioranti che coinvolgono la regione cervicale sinistra e le aree inguinali bilaterali., Inoltre, sono state riscontrate lesioni multifocali che dimostravano un aumento dell’assorbimento di 2-deossi – 2-fluoro-D-glucosio nella cute e nello strato sottocutaneo delle guance e dei glutei bilaterali. All’esame ematologico, la conta delle cellule del sangue e il livello di acido lattico deidrogenasi erano entro i limiti normali. Le IgG anti-VCA, anti-EA e anti-EBNA sono risultate positive e le IgM anti-VCA negative. Il numero di copie del DNA EBV era di 529,8 copie / µl di sangue intero.,
La biopsia linfonodale è stata eseguita rivelando l’allargamento della paracorteccia con infiltrazione di cellule infiammatorie eterogenee tra cui piccoli linfociti, istiociti e molti eosinofili. L’infiltrato infiammatorio era punteggiato da grandi cellule atipiche mononucleari o multinucleari simili a Reed-Sternberg (RS), che avevano grandi nucleoli eosinofili e una spessa membrana nucleare., Utilizzando lo studio immunoistochimico, le cellule RS-like hanno dimostrato una forte macchia membranosa per CD30 e colorazione perinucleare per CD15 ed erano positive per PAX-5 e LMP-1, ma negative per CD20, CD3 ed EBNA-2. Le cellule atipiche mononucleate e multinucleate RS-like hanno mostrato un segnale positivo mediante ibridazione EBER in situ. A parte le cellule RS-like, molti piccoli linfociti sparsi in background sono stati anche positivi per EBER ibridazione in situ. Non sono stati osservati risultati anomali nella biopsia del midollo osseo ad eccezione di alcuni piccoli linfociti EBV-positivi., La biopsia cutanea della regione di allergia alle punture di zanzara nel 2002 è stata esaminata retrospettivamente, rivelando una grave necrosi dell’epidermide e del derma superiore. C’era infiltrazione di piccoli linfociti, istiociti e molti eosinofili intorno ai vasi sanguigni e ai follicoli piliferi e i lumi dei vasi sanguigni erano spesso cancellati dai globuli rossi (globuli rossi) e dalla fibrina. L’analisi immunoistochimica ha rivelato che le cellule infiltranti erano eterogenee nel loro lignaggio; alcune erano positive a CD3 e CD4 o CD8 helper o cellule T citotossiche, mentre altre erano cellule NK positive per CD56., Molte cellule EBV-positive sono state documentate dall’ibridazione EBER in situ. È stata fatta la diagnosi di infezione cronica da EBV attiva con ipersensibilità alla puntura di zanzara e linfoproliferazione polimorfica che simula il linfoma di Hodgkin. Il paziente è stato trattato con ABVD (adriamicina, Bleomicina, Vinblastina e dacarbazina) per sei cicli con remissione completa. Attualmente rimane libero dalla malattia per 7 anni dopo il trattamento.,
3discussione
Il decorso clinico dei pazienti con CAEBV dipende dall’equilibrio tra fattori correlati all’EBV e la funzione immunitaria dell’ospite e può essere fumante, progressivo o aggressivo. Alcuni pazienti sviluppano linfoma a cellule EBV + T / NK / leucemia.4,17 Da 1998 a 2014, 13 pazienti di età compresa tra 10 e 58 anni (età media 22 anni, nove maschi e quattro femmine) sono stati diagnosticati con malattia CAEBV presso il Samsung Medical Center, Corea (Tabella 1). I risultati clinici comuni includevano febbre (13/13), epatosplenomegalia (9/12), linfoadenopatia (7/11), linfocitosi NK (3/4), MBH (4/13) e LPD tipo HV (2/13)., Alcuni pazienti presentavano perforazione intestinale, corea o infarto cerebrale. Nel follow-up mediano di 36 mesi, sette pazienti (54%) sono morti per la malattia, due pazienti (15%) avevano una malattia persistente e due pazienti (17%) erano indenni da malattia. Due pazienti sono stati persi per il follow-up. Le cause della morte sono state la sindrome emofagocitica e l’insufficienza d’organo in quattro pazienti, il linfoma a cellule T EBV-positivo in un paziente e la leucemia a cellule NK aggressiva in un paziente. lymphoproliferation di B-lineage che imita il linfoma di Hodgkin come veduto nel caso 2 è raro ma precedentemente è stato riferito.,18
L’infezione da CAEBV è quasi sempre accompagnata da vari gradi di linfoproliferazione. La clonalità delle cellule T o NK infette da EBV e EBV varia e può essere policlonale, oligoclonale o monoclonale. Man mano che la malattia progredisce dalla linfoproliferazione policlonale alla malattia monoclonale, aumenta l’atipia istologica. Ohshima et al. proposto la categorizzazione di CAEBV in tre gruppi—polimorfa e policlonale, polimorfa e monoclonale, o monomorfa e monoclonale-basata sulla clonalità e sui cambiamenti istologici.19 Nella serie riportata da Ohshima et al.,, 8/48 pazienti con infezione da CAEBV erano policlonali per il riarrangiamento del gene TCR e le cellule infiltrate mostravano istomorfologia polimorfica; 15 pazienti mostravano morfologia polimorfica e riarrangiamento del gene TCR biclonale o monoclonale; e 25 pazienti mostravano istomorfologia monomorfica e riarrangiamento del gene TCR monoclonale. I pazienti con il tipo monomorfico e monoclonale di infezione da CAEBV avevano prognosi più povere rispetto a quelli con malattia polimorfica policlonale o polimorfica monoclonale. La sopravvivenza dei gruppi polimorfici/policlonali e polimorfici/monoclonali non differiva significativamente., Gruppi monomorfi / monoclonali di CAEBV di Ohshima et al. può corrispondere alla LPD sistemica a cellule T secondo la classificazione OMS del 2008.20
In sintesi, CAEBV è un raro LPD associato a EBV di lignaggio prevalentemente a cellule T o NK con un ampio spettro di presentazione clinica. Il riconoscimento della malattia è importante per un’adeguata gestione del paziente. L’analisi EBV attraverso PCR in tempo reale di un campione di sangue o ibridazione EBV in situ nel tessuto interessato è importante per evitare di trascurare questi pazienti e dovrebbe essere inclusa nei principali test diagnostici per i bambini febbrili.,
Divulgazione etica
Protezione di soggetti umani e animali. Gli autori dichiarano che non sono stati eseguiti esperimenti su esseri umani o animali per questo studio.
Riservatezza dei dati. Gli autori dichiarano di aver seguito i protocolli del loro centro di lavoro sulla pubblicazione dei dati dei pazienti.
Diritto alla privacy e al consenso informato. Gli autori dichiarano che in questo articolo non vengono visualizzati dati sui pazienti.
Conflitto di interessi
Gli autori non dichiarano alcun conflitto di interessi di qualsiasi natura.