Bien qu’un lien entre la fermeté des yeux et la cécité ait été enregistré facteurs non oculaires et ne peuvent nous donner qu’une estimation de la pression intraoculaire.
Des lectures précises et précises de PIO sont impératives pour évaluer le risque d’atteinte progressive du nerf optique d’un patient., Des mesures de PIO inexactes ou incohérentes empêchent le clinicien de prendre des décisions précises en matière de traitement et de prise en charge et peuvent exposer le patient à un risque de perte du champ visuel. Les cliniciens doivent développer une technique cohérente, reproductible et fiable pour obtenir des mesures de PIO afin qu’elles puissent être comparées avec confiance au fil du temps.
Voici quelques recommandations utiles à garder à l’esprit lors de la mesure de la PIO d’un patient (sauf indication contraire, les recommandations concernent la tonométrie d’applanation Goldmann, GAT):
TENEZ compte de la position, du confort et des vêtements du patient avant de vérifier la PIO.
Assurez-vous de positionner correctement le patient dans la lampe à fente sans gêne. La tête et le menton doivent être en contact avec le front et le menton repose et le canthi latéral doit être aligné avec la ligne sur le cadre de la lampe à fente.
Encouragez le patient à respirer normalement., Il est courant que les patients retiennent leur souffle en raison d’anxiété, d’un mauvais positionnement ou des deux lors d’une mesure de PIO. Cela peut augmenter la pression veineuse de la manœuvre de Valsalva, ce qui entraîne une lecture inexacte.1
Enfin, des études ont révélé que des colliers serrés, des liens ou d’autres vêtements restrictifs autour du cou peuvent entraîner une augmentation de la pression veineuse lorsque le patient étend son cou vers l’avant, ce qui entraîne une lecture de PIO inexacte.2 Demandez au patient de desserrer les colliers ou cravates qui pourraient être trop restrictifs pour obtenir une mesure précise.,
N’appliquez PAS de pression sur le globe. Ne laissez PAS les patients fermer les yeux.
La pression externe sur le globe peut influencer la mesure. Cela peut se produire lorsque le patient serre les yeux ou que l’examinateur applique par inadvertance une pression sur le globe.
De nombreux patients ont besoin d’une aide adéquate pour ouvrir l’œil pendant la tonométrie. Les petites tailles de fissures, la dermatochalase, les longs cils, le blépharospasme et le réflexe ou la peur d’un objet proche de l’œil peuvent tous rendre l’obtention d’une lecture de pression difficile et artificiellement élevée.,
Types courants de tonométrie
Applanation La tonométrie est basée sur le principe d’Imbert-Fick, qui affirme que la pression (P) à l’intérieur d’une sphère est égale à la force (F) nécessaire pour aplatir sa surface divisée par l’aire (A) d’aplatissement, P=F / A. 1 En pratique, plusieurs méthodes utilisent ce concept d’aplatissement de la cornée pour mesurer la pression intraoculaire. Les propriétés physiques de la surface oculaire—en particulier la résistance cornéenne et la tension superficielle des déchirures—ont une influence pratique sur les mesures d’applanation.,7 Diverses méthodes de mesure de la PIO utilisent la tonométrie par applanation, notamment:
• La tonométrie par applanation Goldmann (GAT), introduite dans les années 1950, est actuellement considérée comme la norme de référence. Le procédé consiste à mettre en contact une cornée anesthésiée avec une pointe de tonomètre d’environ 3,06 mm de diamètre et à utiliser un colorant fluorescéine dans le film lacrymal précornéal pour déterminer la force nécessaire pour aplatir la cornée. La taille de la pointe du tonomètre est délibérée pour minimiser l’impact de la résistance cornéenne et la tension superficielle du film lacrymal.,7 Deux demi-cercles sont visibles à travers le bi-prisme. L’examinateur tourne le bouton de tension qui modifie la force appliquée à la cornée, et la PIO est déterminée en mm HG lorsque l’aspect interne des deux demi-cercles est en contact l’un avec l’autre.
• Un tonomètre Perkins ressemble à un GAT et utilise le même prisme applanant, mais il est portable et peut être utilisé sur les patients qui ne sont pas testés avec une lampe à fente au bureau, ceux qui ont des limitations physiques les empêchant de se positionner dans une lampe à fente et ceux qui sont testés en décubitus dorsal.,
• La tonométrie sans contact (NCT), également connue sous le nom de « test de bouffée d’air”, utilise des intensités d’air croissantes pour aplatir l’apex de la cornée non anesthésiée. La force utilisée pour aplatir la cornée est détectée par des capteurs, enregistrée et convertie en mm Hg. L’avantage pour NCT est qu’aucun anesthésique n’est exigé puisque la cornée n’est pas contactée pendant la procédure.
• Le Tono-Pen (Reichert) est un appareil électronique portatif qui utilise un petit piston pour mesurer la résistance d’une cornée anesthésiée au contact., Il a une zone d’aplatissement connue et est bien corrélé avec GAT dans les plages de PIO « normales”. L’appareil est facilement portable et est plus avantageux lorsqu’il est utilisé sur des cornées cicatrisées ou œdémateuses. Cependant, il utilise une pointe de latex jetable et est contre-indiqué si le patient a une allergie au latex.
La tonométrie par rebond suppose que les yeux plus durs (ceux avec une PIO élevée) induisent une décélération plus rapide d’une sonde qu’un œil plus doux (ceux avec une PIO faible). La vitesse de rebond est ensuite convertie en mm Hg.,
• Icare (Icare), le plus récent appareil portatif de cette catégorie, mesure le courant d’induction créé lorsque la sonde métallique à pointe en plastique rebondit sur la cornée et est renvoyée dans l’appareil. Cette méthode mesure la PIO relativement rapidement et ne nécessite pas d’anesthésie.
Évitez d’appliquer une pression sur le globe lorsque vous maintenez les couvercles ouverts et assurez-vous que la zone de contact est exempte de cils. Soulevez le couvercle supérieur avec votre index ou votre majeur sans épingler la paupière contre le globe oculaire., Alternativement, utilisez un coton-tige pour rouler ou maintenir la paupière supérieure contre l’os orbital supérieur. Le couvercle inférieur peut également avoir besoin d’être stabilisé avec le pouce du clinicien.
Assurez-vous d’obtenir la lecture de la pression sur la cornée centrale avec l’œil dans le regard primaire. Demandez aux patients de garder les deux yeux ouverts et de se concentrer sur une cible éloignée (comme une lumière de fixation ou un point passé au-delà de votre oreille).
Enfin, les patients peuvent trouver plus facile de garder les yeux ouverts s’ils ouvrent simultanément la bouche., Cela peut ne pas être pratique dans la lampe à fente, mais cela peut être utile lors de l’utilisation d’appareils portables comme le Tono-Pen ou Icare.
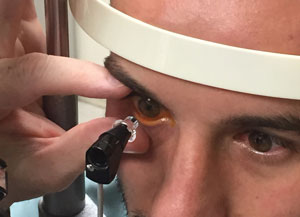
assurez-vous que la zone de contact est libre de cils et le patient ne pas presser ses paupières fermées. Tenez les couvercles du patient ouverts doucement pour éviter toute pression sur l’œil.
NE pas utiliser le montant approprié de la fluorescéine.,
Pendant la tonométrie GAT et Perkins, il est important d’instiller la quantité correcte de fluorescéine dans l’œil, en utilisant soit Fluress (fluorescéine sodique et chlorhydrate de benoxinate, Akorn), soit des bandes de fluorescéine avec un anesthésique topique.
Placer trop de fluorescéine dans l’œil rendra les miroirs trop épais, ce qui surestime la lecture de la PIO. Demandez au patient de cligner des yeux et de s’essuyer les yeux s’il y a trop de fluorescéine.,
Inculquer de la fluorescéine supplémentaire si une quantité insuffisante se trouve dans le film lacrymal; sinon, les miroirs apparaîtront minces et la mesure sera sous-estimée.
Lors de la mesure de la PIO, la source lumineuse est également importante. La source de lumière bleu cobalt doit être brillante, diffuse et obliquement dirigée vers la pointe du tonomètre.
N’UTILISEZ PAS la tonométrie de contact sur les personnes atteintes d’une maladie cornéenne active.
Utiliser des méthodes sans contact, comme Tono-Pen, Icare ou NCT, sur les patients présentant des infections cornéennes actives ou des anomalies épithéliales cornéennes., Prenez également soin des patients qui ont récemment souffert d’une brûlure chimique oculaire ou qui ont des antécédents d’érosions épithéliales récurrentes.
Bien que les mesures de PIO soient importantes, vous devez vous demander si elles sont nécessaires pour causer plus d’insultes cornéennes, retarder la guérison ou augmenter les chances d’infection cornéenne d’un patient. Il est important que l’instrument de choix soit propre et désinfecté.
Prenez note de l’emplacement et de la taille de la maladie cornéenne et choisissez la meilleure méthode., N’oubliez pas que si le dispositif Tono-Pen est utilisé sur un emplacement cornéen non central, la lecture de la PIO sera probablement plus élevée en raison des différences dans les propriétés cornéennes de la cornée périphérique.
Les prismes jetables Tonosafe doivent être pris en compte lors de l’utilisation des tonomètres GAT et Perkins. Les prismes jetables Tonosafe réduisent le risque de propagation de l’infection à l’autre œil ou à un autre patient. Alors que certains cliniciens utilisent les prismes jetables sur chaque patient, ces prismes sont particulièrement bons à utiliser sur les patients atteints d’une maladie cornéenne non centrale ou d’une infection oculaire qui n’implique pas la cornée., Ces prismes jetables peuvent également éliminer la nécessité de désinfecter le prisme du tonomètre entre chaque patient et diminuer le risque de propagation de l’infection.
DOCUMENTEZ et tenez compte des caractéristiques cornéennes.
Il est important d’évaluer la cornée avant la mesure de la PIO pour exclure les contre-indications à la tonométrie ou noter les résultats qui peuvent influencer la mesure. Les propriétés cornéennes qui affectent la résistance à l’applanation peuvent influencer la mesure; par exemple, la cicatrisation peut entraîner une lecture artificiellement élevée, tandis que l’œdème peut provoquer une lecture inférieure., Enfin, recherchez des signes de chirurgie réfractive antérieure, car la cornée sera plus mince qu’avant la chirurgie, et les lectures de PIO peuvent être artificiellement faibles.
CCT’s Impact on IOP and Glaucome
Par Robert J. Murphy, Contributor Writer
Deux études récentes explorent le lien entre l’épaisseur centrale de la cornée (CCT) et le glaucome, soulignant la nécessité d’effectuer des lectures de référence CCT avant et pendant le traitement du glaucome.,1,2
Les chercheurs du Kaiser Permanente Northern California health plan system ont examiné les données de patients 81,082 et ont constaté que le sexe féminin, l’âge accru et la race noire étaient associés à des cornées plus minces chez les personnes atteintes ou non de glaucome.1 Les liens entre le sexe et l’âge n’étaient pas statistiquement significatifs; mais le fait que les noirs, et dans une certaine mesure les Hispaniques, avaient tendance à avoir des cornées plus minces était notable, d’autant plus que ces groupes sont connus pour avoir une prévalence plus élevée du glaucome., Chez ces patients, l’amincissement CCT représentait près de 30% du risque accru de glaucome par rapport aux blancs.
Les chercheurs ne savent toujours pas s’il existe un lien de causalité direct entre une cornée mince et les mécanismes physiopathologiques du glaucome—ou si ces facteurs sont simplement inventés.
« Je pense que c’est coinherited”, explique Theodore Perl, MD, directeur médical chez Corneal Associates of New Jersey à Fairfield, NJ, et au Keratoconus Center du New Jersey. « Cela ne le cause pas, et ce n’est pas directement lié. Il peut servir de marqueur ou de médiateur., Si votre cornée est plus mince, recherchez une deuxième association possible, qui pourrait être une susceptibilité au glaucome. »
L’amincissement de la cornée a une autre pertinence clinique pour le glaucome en ce que l’utilisation d’analogues de prostaglandines (PAS) et d’autres médicaments topiques contre le glaucome ont été associés à une réduction du TCC. Une étude récente menée en Allemagne a cherché à déterminer si un traitement à long terme utilisant ces agents avait un effet significatif sur le TCC mesuré par interférométrie de cohérence partielle.2 Les chercheurs ont constaté que sur une moyenne de 4.,2 ans, le TCC a diminué chez les personnes traitées par le PAs et les thérapies combinées avec le PAs, le CAIS et les bêta-bloquants.
De plus, il a été démontré que l’amincissement de la cornée entraîne des lectures de PIO sous—estimées-une réduction de 25 µm de CCT peut entraîner une sous-estimation d’environ 1 mm de la pression. Ainsi, les chercheurs avertissent: « les mesures de suivi de la pression intraoculaire peuvent être sous-estimées pour les yeux traités avec les schémas thérapeutiques susmentionnés si l’épaisseur centrale de la cornée n’est pas mesurée régulièrement., »
Pour la personne typique sans facteurs de risque et avec une PIO normale, il n’est pas nécessaire de se préoccuper trop de l’épaisseur de la cornée, dit le Dr Perl. Mais le tableau clinique change pour un patient ayant des antécédents de glaucome ou un risque de glaucome. « Dans ces cas, vous voulez vraiment être sûr de faire la mesure de l’épaisseur de la cornée centrale dans le cadre de l’évaluation de la pression intraoculaire, afin que vous puissiez la mettre en perspective et dire: » Ah, sa pression est normale aujourd’hui, c’est 18mm Hg; mais c’est un peu limite, et peut-être que 18mm » »dit le Dr Perl., « Donc, l’optométriste qui gère ce genre de problèmes devrait au moins avoir cela à l’esprit en termes de quand il est important de le faire et de ce que c’est.”
1. Wang SY, Melles R, Lin, SC. L’impact de l’épaisseur cornéenne centrale sur le risque de glaucome dans une grande multiethnique de la population. J Glaucome 2014; 23:606-612.
2. Schrems WA, Schrems-Hoesl LM, Mardin CY, et coll. L’effet de l’administration de médicaments antiglaucomateux à long terme sur l’épaisseur centrale de la cornée. J Glaucome 2014 Nov. .,
Tenez compte de l’épaisseur centrale de la cornée, car cela peut influencer les formes courantes de tonométrie. Plus précisément, GAT suppose que la cornée centrale a une épaisseur d’environ 520 µm. Plus la mesure de l’épaisseur centrale de la cornée s’écarte de cette hypothèse, moins la mesure est précise—les cornées plus épaisses seront surestimées et les cornées plus minces seront sous-estimées. Plusieurs nomogrammes sont disponibles pour ajuster la lecture en fonction de l’épaisseur centrale de la cornée, mais aucun n’a été validé et universellement approuvé., Souvent, il est utile de considérer qualitativement la cornée comme mince, épaisse ou moyenne. Comprendre le principe général est le plus important; l’attribution d’une valeur numérique spécifique pour ajuster la mesure de la PIO ne l’est pas.
N’oubliez pas de prendre en compte l’astigmatisme cornéen.
Avec la tonométrie d’applanation de Goldmann, un astigmatisme cornéen supérieur à trois dioptries peut influencer la mesure de la PIO., Une étude a révélé que la PIO était mieux mesurée à un angle différent, à environ 43° de l’axe principal de l’astigmatisme (en moins le cylindre), qui est marqué sur le support de prisme du tonomètre Goldmann avec une ligne rouge.3 Si le réglage de l’orientation du prisme n’est pas effectué, les différentes courbures de la cornée influenceront la lecture de la PIO; les lectures faibles de la PIO seront enregistrées avec un astigmatisme avec la règle, et les lectures plus élevées seront enregistrées avec un astigmatisme contre la règle.,1 Prenez note, les miroirs apparaîtront orientés obliquement et peuvent être plus difficiles à régler car la lampe à fente n’a pas la capacité de régler les miroirs en diagonale.


Au lieu d’utiliser GAT pour les patients atteints d’astigmatisme, envisagez d’utiliser le Tono-Pen, un pneumotonomètre ou d’autres dispositifs si la cornée d’un patient est significativement irrégulière (erreur de réfraction, cicatrices, ectasie, etc.).
assurez-vous que votre instrument est étalonné.
Un mauvais étalonnage de l’instrument peut entraîner des inexactitudes systématiques de mesure de la PIO, même avec une technique sans faille. Consultez le manuel d’utilisation de l’appareil pour savoir comment l’étalonner.
Vous devez calibrer vos instruments au moins une fois par an et de préférence deux fois par an., Tono-Pen nécessite un étalonnage plus régulier et rappellera à l’utilisateur que l’étalonnage est nécessaire.
N’effectuez PAS de modifications significatives du traitement en fonction d’une seule mesure de PIO.
Étant donné que la PIO fluctue au cours des périodes diurnes et nocturnes, vous devriez rarement baser les changements significatifs dans la prise en charge ou le traitement d’un patient sur une seule lecture de pression. Répétez la mesure de la PIO à différents moments de la journée ou un jour différent pour tenir compte des changements normaux de la PIO, qui peuvent fluctuer de 2 mm Hg à 6 mm Hg sur une période de 24 heures.,4,5
Les facteurs ayant une incidence sur les fluctuations de la PIO ne sont pas bien compris, et les artefacts peuvent potentiellement contribuer aux mesures de la PIO. Même les cliniciens expérimentés répètent une mesure si la précision est suspecte.
Plusieurs mesures sont recommandées pour obtenir une estimation précise de la PIO moyenne dans des dispositifs de tonométrie autres que l’applanation Goldmann. Par exemple, les tonomètres sans contact (NCT), par rapport au GAT, peuvent sous-estimer les IOPs élevées et surestimer les IOPs faibles., Idéalement, prendre une moyenne de deux à trois lectures en fonction du modèle NCT; puis si les IOPS sont considérés comme élevés, faibles ou non reproductibles, effectuer GAT.
De même, les appareils Tono-Pen et Icare fournissent des mesures relativement précises lorsque la PIO est dans les plages normales; mais lorsque cela est possible, utilisez GAT pour confirmer les lectures élevées ou basses.
FAIRE envisager de nouvelles méthodes.
Les chercheurs et les cliniciens tentent constamment de développer de meilleures méthodes que celles actuellement disponibles pour enregistrer les pressions intraoculaires., D’autres dispositifs à considérer incluent:
• L’analyseur de réponse oculaire (Reichert) est similaire au NCT, mais tient compte des propriétés viscoélastiques de la cornée, ou hystérésis cornéennes. Des équations mathématiques sont ensuite utilisées pour” corriger » la PIO en fonction de l’élasticité de la cornée.
• Le Tonomètre de contour dynamique Pascal (Ziemer) utilise une sonde incurvée, plus grande qu’une pointe GAT, pour mesurer la PIO par couplage hydrostatique; il a démontré des mesures exceptionnellement précises par rapport aux autres méthodes actuelles.,6 Cette méthode prend également en compte les propriétés cornéennes, mais prend plus de temps à effectuer (environ 2,5 minutes) que les autres méthodes.6
• Des dispositifs de surveillance de vingt-quatre heures permettraient aux cliniciens d’analyser les fluctuations de la PIO tout au long de la journée, plutôt que des « instantanés” momentanés pris pendant les heures de bureau. Par exemple, la lentille de contact Sensimed (Triggerfish) contient des capteurs pour surveiller les changements dans la courbure de la cornée, que les chercheurs supposent être affectés par les changements de PIO; cependant, les résultats doivent encore être validés.,
• Des capteurs PIO implantés chirurgicalement sont également à l’étude, en particulier pour les patients ayant déjà subi une chirurgie oculaire. L’exactitude et la précision de ces dispositifs font actuellement l’objet d’une enquête.
La pression intraoculaire est un élément important de l’examen lors de l’évaluation d’un patient, et elle doit être effectuée avec soin et précision lorsque cela est justifié. Différentes méthodes et technologies ont récemment été introduites ou sont en cours de développement pour aider les cliniciens à obtenir des mesures plus précises.,
Pourtant, la PIO ne devrait pas être la seule découverte qui détermine la probabilité d’une maladie progressive d’un patient. De nombreux autres résultats—antécédents familiaux, épaisseur de la cornée centrale, autres propriétés cornéennes, apparence de la tête du nerf optique, résultats du champ visuel, entre autres-doivent également être pris en compte lors de l’évaluation du risque de glaucome d’un patient.
Le Dr Townsend est optométriste au Bascom Palmer Eye Institute, Miller School of Medicine de l’Université de Miami à Miami, en Floride. Le Dr Townsend voit des patients avec le service de glaucome et le service complet.
le Dr, McSoley est optométriste au Bascom Palmer Eye Institute.
1. Whitacre MM, Stein R. Sources d’erreur avec l’utilisation de tonomètres de type Goldmann. Surv Ophthalmol. 1993 Juil-août; 38 (1): 1-30.
2. Bain WE, Maurice DM. Variations physiologiques de la pression intraoculaire. Trans Ophthalmol Soc Royaume-Uni. 1959;79:249-60.
3. Goldmann VH, Schmidt T. Uber applanationstonometrie. Ophthalmologica. 1961;141:441-56.
4. La Qualité De La Santé De L’Ontario. Courbes de tension diurnes pour évaluer le Développement ou la progression du glaucome: Une analyse fondée sur des preuves. Série d’évaluation des technologies de la santé de l’Ontario., 2011;11(2):1-40.
5. Drance SM. L’importance des variations de tension diurnes dans les yeux normaux et glaucomateux. Arch Ophthalmol. 1960;64(4):494-501.
6. Okafor KC, Brandt JD. Mesure de la pression intraoculaire. Curr Opin Ophthalmol. 2015 Mars; 26 (2): 103-9.
7. Gloster J, Perkins ES. La validité de la loi d’Imbert-Fick appliquée à la tonométrie d’applanation. Exp Eye Res. 1963 Juil; 2: 274-83.