visuaalinen aura edustaa tietynlaista neurologista vajetta, joka on tuttu kaikille silmähoitajille. Vaikka klassisesti edellisen migreeni tai takavarikko, aura, yksinkertaisesti määritelty, on oire, ei sairaus itsessään. Samoin termit, kuten visual scotomas, näönmenetyksen: ta tai ohimenevä näön obscurations edustavat myös häiriöitä visio; kuitenkin, ne eivät klassisesti ennen migrainous päänsärky tai aivokuoren kohtauksia ja liittyy muita patologian., Kuitenkin jokainen termi, kun sitä käytetään oikeassa tilanteessa, voi määritellä huomattavan samanlaisia näköhäiriöitä toisessa tai molemmissa silmissä.
merkittävä luettelo erot on otettava huomioon, kun potilas kuvataan niin näköhäiriöt, jotkut liittyy huomattavaa sairastuvuutta. Tämän vuoksi valitus on visuaalinen aura tai pälvet edellyttää kattavaa arviointia ja pitäisi ei yksinkertaisesti oletetaan olevan migrainous (diagnoosi syrjäytymistä)., Ymmärrystä eri tyypit aura ja scotomas ja miten ne läsnä avulla näönhuollon ammattilaisten erottamaan syyt ja jotta testaus asianmukaisesti mahdollisesti hyvin eri sairauksista.

Esittely ja Patogeneesi
Visual auroja tai scotomas ei hämärtää., Visuaalinen aura on ohimenevä tai pitkäaikainen visuaalisen havaintokyvyn häiriöitä kokenut migreeni tai kohtauksen, joka voi olla peräisin verkkokalvon tai takaraivo aivokuori. Potilaiden kuvaamista visuaalisista muutoksista käytetään usein nimitystä blur, potilaiden väärin käyttämä sana yhtä usein kuin sana ”dizzy.”Blurilla on erilaisia konnotatiivisia merkityksiä potilaille. Aura voidaan määritellä joko positiiviseksi (nähdä jotain, mitä ei ole) tai negatiiviseksi (ei nähdä jotain, joka on olemassa). Lisäksi todellinen kuva voi olla väärennetty (näyttää suuremmalta, sinnikkäältä jne.). Visual aurat voivat olla ohimeneviä (e.,g., muutaman sekunnin) vai pitkään (ehkä kuukauden) ja mikä tärkeintä, he voivat olla mukana päänsärkyä tai muita aura, kuten huimaus, tunnottomuus, pistely tai afasia.
visual scotoman määritelmä on samankaltainen kuin visual Auran määritelmä. Diagnoosia varten pälvet ovat myös migreeni ja takavarikko, mutta termi on enemmän asianmukaisesti yhteydessä iskemia, verkkokalvon degenerations ja tulehduksia, paraneoplastic oireyhtymät ja muut neurologiset häiriöt., Visual scotomas, ensisijainen synnyssä voi esiintyä tasolla reseptoreihin, verkkokalvon valtimoiden puu, lyhyt taka sädekehän verisuonia, oftalmologiset valtimo, näköhermon, kaulavaltimon, nikama-valtimoiden tai aivojen pallonpuoliskolla.
Migrainous tyyppisiä aura oikeastaan liity havaittavissa kudoksen patologia sekä vähän tai ei lainkaan odotuksia pysyvä alijäämä; kuitenkin, migreeni kanssa aura on osoittanut, lisääntynyt aivohalvauksen riski.1 iskeeminen syyt, edellyttäen, että iskeeminen kynnys ei ole merkittävästi ylittynyt, nauti kokonaiselvytyksestä., Muut näkökykyyn liittyvät syyt voivat olla itsestään rajoittuvia tai vaatia merkittävää puuttumista sairastavuuden tai kuolleisuuden lisääntymisen estämiseksi.
Verkkokalvon Aiheuttaa
Aura, joka on peräisin retina esittää ainoastaan muovaamattomien pälvet tai visuaalinen vika, joka on joko positiivinen tai negatiivinen. Verkkokalvon tasolla muodostuneet kuvat eivät ole mahdollisia.2 Vaikka teknisesti aura voi sisältää macropsia tai mikropsia, tasolla retina tämä tapahtuisi, joilla on erityisiä ja yleensä osoitettavissa muutoksia, kuten silmänpohjan turvotus tai sellofaaniin makulopatian, ja se ei olisi ohimeneviä.,3 mikropsian tai makropsian ohimeneviä syitä esiintyy muutoin kortisesti.
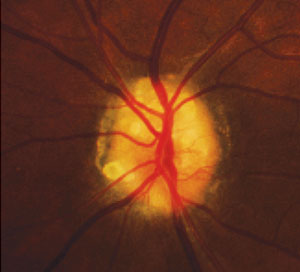
Näköhermon drusen näkyvissä pinnalla hermo 32-vuotias nainen. Kuva: Denise Goodwin, OD.
Aura klo verkkokalvon tasolla on todennäköisesti yksipuolinen esitys, mutta tämä voi olla vaikea selvittää potilaan historia. Unilateraalisuus on käytännössä olennaista, jotta aura voidaan liittää verkkokalvoon. Keskimäärin verkkokalvon aura kestää jopa tunnin ja on yleisimmin estohoidossa ja harvoin migrainous.,
embolisaation jälkeiseksi katsottua negatiivista visuaalista auraa kutsutaan yleisesti amaurosis fugaxiksi. Se Näönmenetyksen Ta Study Group on määritelty viisi eri luokkaa ohimeneviä päällekkäin sokeus perustuu niiden pitäisi aiheuttaa: embolisaatio, verenkierron, silmien, neurologisia ja idiopaattinen.4 näkökyvyn puuttuminen voi tai ei välttämättä etene koko näkökentässä. Verkkokalvon migreeni voi aiheuttaa samantyyppisiä visuaalisia alijäämä (negatiivinen aura); kuitenkin, positiivinen pälvet tai sokeus on myös mahdollista., Huomaa, että verkkokalvon migreeni liittyy usein, mutta ei aina, päänsärkyyn samalla puolella kuin näkövaje tunnin sisällä. Emboliset tapahtumat voivat myös liittyä päänsärkyyn.
verkkokalvon iskeemiset tapahtumat ovat todennäköisempiä iäkkäillä henkilöillä, joilla on ollut kardiovaskulaarinen sairaus / hypertensio.5 jossain määrin myös koagulopatiat tai hyperviskositeettioireet voivat olla osasyyllisiä ja vaatia harkintaa, jos embolian lähdettä ei tunnisteta.6 nuoremmat potilaat, joilla ei ole ollut sydän-ja verisuonitauteja, kärsivät todennäköisemmin migreenistä., Koska päällekkäin ohimenevä näön menetys lokalisoitu retina (klassisesti kutsutaan näönmenetyksen: ta) voi olla monia syitä, huolellinen tapauksessa historia on tärkeää. On tärkeää, että potilaat ja heidän sisätautilääkäri olla neuvoi by the eye care provider asianmukaisia testaus auttaa diagnoosin potentiaali on suuri ero. Huomaa jälleen, että migreeni on syrjäytymisdiagnoosi.
verkkokalvoon liittyviä Ei-migreenisiä skotoomia voi esiintyä myös fotoreseptorien / RPE: n tasolla. Lepotilassa oleva verkkokalvo depolarisoituu. Depolarisaation tila vaatii energiaa., RPE sairaus erityisesti voi häiritä energian tuotanto, joka voi johtaa lokalisoitu alueilla jatkuva hyperpolarization vaikuttaa tangot ja käpyjä. Seurauksena, jatkuvasti tuike tai kuohuviiniä pälvet voi esiintyä ja se voi kestää kuukausia tai vuosia.7 Positiivinen jatkuva kuohuviini scotomas on ilmoitettu edellytykset, kuten syövän liittyvä retinopatia, retinitis pigmentosa, tai muu verkkokalvon degenerations/tulehdukset kuten useita katoavat valkoinen piste oireyhtymä tai idiopaattinen sokea piste laajentuminen.,8-10
Usein, verkkokalvon häiriöt paljastaa itsensä ophthalmoscopically; kuitenkin, lopullinen toimintahäiriö tasolla RPE/vastaanottimet saattavat vaatia multifocal ERG-testaus, koska silmänpohjan ulkonäkö sekä fluoreseiini-angiografia voi olla normaali. Syöpään liittyvä retinopatia (AUTO) voi johtaa käsitys ravistelemalla pilviä savua ja satunnaista himmentää valon välähdykset.11 Ophthalmoscopically, fundus ulkonäkö varhain on normaalia, mutta ERG testaus voi paljastaa merkittäviä toimintahäiriöitä sauvat ja käpyjä.,
AUTO on paraneoplastinen oireyhtymä, joka self-vasta-aineet ovat suunnattu kohti kasvain, mutta myös hyökätä tiettyjä sivustoja verkkokalvon, lopulta johtaa arteriole vaimennus, RPE laikut ja levy kalpeus. Se on yleisimmin liitetty small-cell lung carcinoma, mutta on kuvattu muiden pahanlaatuisten kasvainten, kuten rintasyövän, gynecologic ja eturauhasen syöpiä., Rinta tai koko kehon CT skannaus voidaan ehdottaa muuten terveillä potilailla paljastaa kasvaimen muodostumista.
Potilaille, joilla on tällaisia häiriöitä, jotka vaikuttavat kartio-toiminto on taipumus nähdä huonommin kirkkaassa valossa (hemeralopia), joka usein on kliinisesti counterintuitive. Potilaan valituksia häikäisyä ja (hankittu) valonarkuus ovat yleisiä kartio tauti. Rod-tautiin liittyy kuitenkin pimeänäkövaikeuksia (nyctalopia). Potilaat valittavat vaikeuksia sekä päivä ja yö visio edellyttää multifocal ERG-testaus, joka voi paljastaa toimintahäiriö jopa ilman visuaalinen aura., Fotopsiat liittyvät yksinkertaisesti vitreoretinaaliseen vuorovaikutukseen.
Näköhermon Sairaus
tasolla näköhermon ei-migrainous näön menetys voi esiintyä häiriöitä, jotka liittyvät keski verkkokalvon valtimo tai lyhyt taka sepelvaltimotauti. Lisäksi auraan voi liittyä myös näköhermo drusen tai papilledema.
pääsääntöisesti, näköhermon sairaus tuottaa muovaamattomien scotomas, jotka ovat negatiivisia ja harvoin positiivisia.,2 Embolisen sairaus estää keski verkkokalvon valtimo tai heti kaksijakoisuus tuottaa negatiivisia pälvet, joka on joko diffuusi tai korkeuden mukaan, vastaavasti. Vajetta voi esiintyä sekunteja tai jopa 20-30 minuuttia. Harvoin aura on positiivinen ja tuskin marssii. Vaikka houkuttelevaa luokitella iskujen näönmenetyksen: ta kuin embolisaatio, näönhuollon tarjoajille täytyy aina pitää mielessä, arteritis, jossa synnyssä voi aiheuttaa silmään valtimo tai sen sivukonttorit.,
Sydämen, kaulavaltimon ja muut tutkimukset tulisi olla mukana lasko ja C-reaktiivinen proteiini, erityisesti potilailla, joilla oli yli 50.12 tarkoituksena on sulkea pois arteritis ja mahdollisuuksia arteriittisen anteriorisen iskeemisen optikusneuropatian. Lyhyt taka sädekehän sairaus on yleensä tulehduksellinen koska nämä alukset eivät ole anatomisesti alttiita embolisen tauti.13 Non-arteriittinen sairaus, jolloin anteriorinen iskeeminen optinen neuropatia uskotaan olevan toissijainen arteriolarsclerotic sairaus tai jopa mahdollisesti verisuonten säätelyhäiriö; kuitenkin, tarkka patofysiologia on tuntematon.,14,15
Potilaalla epäillään vahvasti ajallinen arteritis olisi välittömästi asetettava 60 mg 80 mg prednisonia suun kautta ja lähetetään laboratorioon lasko ja C-reaktiivinen proteiini testaus. Laboratoriokokeisiin ei vaikuta useita päiviä prednisonihoidon aloittamisen jälkeen eikä paljasta vääriä negatiivisia sed-nopeuksia tai C-reaktiivista proteiinia.16 Prednisoni hoito on säädetty, joiden tarkoituksena on estää arteriittisen anteriorisen iskeemisen optikusneuropatian ja välitöntä sokeus, joka on todellinen seuraus arteritis ja voi tapahtua milloin tahansa., Arteritis on yksi yleisempiä syitä ehkäistävissä näön menetys, jos havaitaan, ja se tulee aina epäillä potilailla, joilla on ohimenevä keski -, korkeuden näön menetys tai molemmat.
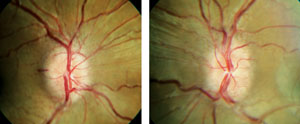
Huomaa, kahdenvälisiä, symmetrinen ulkonäkö papilledema. Kuva: Denise Goodwin, OD.
Ruuhkia näköhermon pään voi myös aiheuttaa ohimenevän himmennys näkemystä, erityisesti asennon muutoksia., Näköhermon drusen ovat tilaa miehitysjoukkojen leesioita uskotaan aiheuttaa jonkin verran levyn ruuhkia, jotka voivat tuottaa määritelty jatkuva alalla vikoja, negatiivinen scotomas tai molemmat, jotka voivat vaihdella huomattavasti (10-15 sekuntia, jopa muutaman tunnin) ja ovat usein saostetaan asennon muutoksia.17
Levy drusen ovat usein diagnosoidaan väärin kuin papilledema, koska niiden chairside arviointi muistuttaa usein papilledema. Vihjeitä diagnoosi levy drusen ovat läsnä spontaani laskimoiden tykytys, poikkeava aluevaltaus arterials (trifurcations), sekä peripapillary pigmentaarisen muutoksia., Verenvuodot voivat olla läsnä ja ovat syvempiä ja samankeskisiä. Disc drusenin autofluoresenssi voidaan osoittaa sinisellä suodatinkuvauksella. Haudattu drusen ovat paras näkyviksi ultraääni paljastaa läpinäkyviä elinten sisällä hermo pää; ei-CT kontrasti on myös hyödyllinen, koska on LOKAKUU, erottaa näköhermon drusen alkaen papilledema.18.
Vaikka on täysin erilainen synnyssä, papilledema voi myös aiheuttaa kielteisiä visuaalinen scotomas (sekuntia, tuntia), jotka voivat esiintyä myös asennon muutoksia yhdessä tai molemmissa silmissä, samanlainen levy drusen.,19
Potilaat, joilla on aito papilledema on klassisesti läsnä kahdenvälisten turvonnut tai kohonnut optic-levyjä, joissa on epäselvä levy marginaalit, vaikka yksipuolinen papilledema avaamalla paineet niin korkealle kuin 350mm on kirjattu, sekoittavat diagnoosi.20 Papilledema potilaat voivat olla täysin oireettomia, aivan kuten levyn drusen potilaat, paljastaen mitään visuaalista tai merkittävä alan muutoksia. Molemmat papilledema ja levy drusen potilailla saattaa olla laajentuminen sokea piste molemmissa silmissä, joten tämä ei ole erottava ominaisuus.,21,22 Tyypillisesti, potilaat, joilla on papilledema osoittaa, ei spontaani laskimotukos tykytys, koska lisääntynyt aivo paine (tyypillisesti > 250 mm H2O). Kun potilailta kysytään, he saattavat olla taipuvaisia kuvaamaan viimeaikaista päänsärkyä, erityisesti heräämisen yhteydessä.23 Hemorrhages, jos läsnä, taipumus olla pinnallinen hermokuitukerroksen, ja venules voi paljastaa passiivinen ruuhkia.
Papilledema pidetään yksi todellinen silmän hätätilanteissa ja potilaat tulisi kuljettaa suoraan sairaalaan, jos on syytä epäillä., Muut compartmental tai ”hydraulinen” sairaudet jolloin puristus kärkeen kiertoradalla voi myös aiheuttaa posturaalista visuaalinen obscurations; siksi, silmäkuopan sairaus olisi myös pidettävä mielessä.24
Nikama-Vajaatoiminta
Ohimenevä iskemia vaikuttaa nikama-liikkeeseen on taipumus tuottaa kahdenvälisiä negatiivinen scotomas, mutta joskus potilas voi esittää positiivinen pälvet. Positiivista visuaalista ilmiötä kuvaillaan usein ” ajovalon palkin läpi putoavaksi lumeksi.,”Kuten muut ohimenevä aivoverenkiertohäiriö, visuaalinen ilmiö voi kestää useita minuutteja tai pidempään, ja siihen voi liittyä muita nikama-oireita, kuten vähentynyt tietoisuus, kahtena näkeminen, korvien soiminen, huimaus tai dysartria.7
Vaikka migrainous jaksot voi liittyä sama alijäämät, kuten useimmat migrainous oireyhtymät, päänsärky seuraa alle 60 minuuttia ja kaikki alijäämät on täysin ratkaistua 60 minuutin kuluessa. Visuaalinen alijäämä on edelleen todennäköisesti tietyntyyppinen säkenöivä tai linnoitus pälvet, vaikka migrainous., Koska samankaltaisuuden oireet ja potentiaalia hyödynnettäväksi joko mekanismi, neurologiset sekä sydän-ja arviointi on perusteltua kanssa ensimmäisen puhkeamista.
Aivopuolisko Osallistuminen
Useimmat tyypillisesti, visuaalinen aura, joka esiintyy seurauksena aivojen sairaus, ovat embolisaatio, migrainous tai takavarikointiin liittyviä. Aivokuoren aura on kahdenkeskinen ja voi kestää missä tahansa sekunneista jopa tuntiin. Riippuen sijainnista (päälaen, ajallinen tai takaraivo), aura miehittää, että osa visuaalisen kentän oikeassa suhteessa vaikuttaa koru.,
jälleen kerran iskeemiset tapahtumat todennäköisesti aiheuttavat negatiivista skoomaa tai auraa eivätkä marssia. Migreeninen aura on todennäköisemmin positiivinen (usein kuvailtu säkenöiväksi) ja yleensä marssii. Näönäköiseen auraan voi liittyä päänsärkyä tai sitä ei. Iskemian tapauksessa päänsärky esiintyy tyypillisesti Auran puhkeamisen aikana ja näkövaje on tyypillisesti negatiivinen. Migreenin kanssa auraan liittyy tai sitä seuraa 60 minuutin kuluessa päänsärky.24 if visual association-alueet (ts.,, korkeammat näkökeskukset) vaikuttavat, mahdollisia ilmiöitä, joita voi esiintyä, ovat pallinopsia, makropsia, mikropsia ja muodostuneet näköharhat. Takaraivoon tai joskus ohimolohkoon vaikuttavat kohtaukset voivat myös aiheuttaa muotoilemattomia näköharhoja (värillisiä ympyröitä), mutta ne voivat myös aiheuttaa näköharhoja.7 Kohtausaktiivisuus liittyy todennäköisesti muihin kohtausilmiöihin, kuten silmien poikkeamaan tai nopeaan räpyttelyyn.
päänsäryn lisäksi visuaaliseen auraan voi liittyä muitakin neurologisia puutteita., Kanssa migreeni, aallot, masennus, joka levittää visuaalinen cortex yleensä edetä anteriorly, jotka vaikuttavat tunne tai moottorin voimaa. Jokainen uusi alijäämä peräkkäin voi kestää jopa 60 minuuttia. Näin ollen, ensimmäinen visuaalinen aura voi seurata päälaen osallistuminen (puutuminen ja pistely) sitten edestä osallistuminen (motorinen heikkous). Prosessin odotetaan kestävän jopa 180 minuuttia (3×60). Migreenille tyypilliseen tapaan alijäämien odotetaan marssivan ja päänsärkyä voi esiintyä milloin tahansa 60 minuutin kuluessa ensimmäisen Auran alkamisesta., Klassisesti iskeemiset tapahtumat eivät johda marssiin ja päänsärky ilmenee todennäköisimmin näköhäiriön alkaessa. Yksi poikkeus tavanomaiseen visuaaliseen auraan on migreenin ” sitkeä aura ilman infarktia.”Tässä tapauksessa pysyvä visuaalinen aura-tyypillisesti kahdenvälinen-pysyy vähintään viikon ja mahdollisesti kuukausia tai vuosia ilman näyttöä iskeemisestä vammasta.25 varmistus määritetään kuvantamistutkimuksilla, jotka jäävät negatiivisiksi.
Dr., Banyas harjoittelee yritys optometrian ympäristössä ja tarjoaa silmähoitoa yli 15 hoitolaitokseen Suur-Pittsburghin alueella.
1. deFalco FA. Migreeni aura: mitkä potilaat ovat eniten aivohalvauksen vaarassa? Neurol Sci. 2015 Toukokuu: 36 Suppl 1: 57-60.
2. Ettinger AB, Veisbrot DM, eds. Neurologinen erotusdiagnoosi: tapauskohtainen lähestymistapa. Cambridge, NY: Cambridge University Press; 2014.
3. Wiecek E, Lashkari K, Dakin S, Bex P. Romaani määrällinen arviointi metamorphopsia vuonna makulopatian. Sijoita Oftalmol Vis Sci. 2015 Tammi:56(1):444-504.
4. Amaurosis Fugax – Tutkimusryhmä., Nykyinen johto näönmenetyksen: ta. Aivohalvaus. 1990 helmi;21(2):210-8.
5. Callizo J, Feltgen N, Pantenburg S, et al. Sydän – ja verisuonitautien riskitekijät verkkokalvon keskusvaltimon tukkeutumisessa: prospektiivisen ja standardoidun lääkärintarkastuksen tulokset. Oftalmolia. Heinäkuun 9 .
6. Schockman S, Glueck CJ, Hutchins RK, et al. Diagnostinen seurannaisvaikutukset silmän verisuonten tukkeuman ensimmäisenä tromboottinen tapahtuma liittyy tekijä V Leiden ja protrombiinin geeni heterotsygoottisuuden. Clin Ophthalmol. 2015 3. huhtikuuta;9: 591-600.
7. Purvin VA, Kawasaki A. Yleiset Neuro-oftalmiset sudenkuopat., Cambridge, NY: Cambridge University Press; 2009.
8. Crawford C, Igboeli O. a review of inflammatory chorioretinopathies: The white dot syndromes. Isrn-tulehdus. 783190. .
9. Gass JD. Päällekkäisyyttä akuutti idiopaattinen Blind spot laajentumisen oireyhtymä ja muut ehdot. Arch Ophthalmol. 2001;119:1729-30.
10. Jampol LM, Seulova PA, Pugh D, et al. Useita evanescent white dot-syndroomaa. I. kliiniset löydökset. Arch Ophthalmol. 1984;102:671-4.
11. Jacobsen DM, Pomeranz HD. Neuro-oftalmista etua koskevat paraneoplastiset sairaudet. Julkaisussa: Nj Newman, V Biousse, JB Kerrison, eds., Walshin ja Hoytin kliininen Neuro-Oftalmologia, 6. ed. Osa 2. Philadelphia: Lippincott; 2005.
12. Parikh M, Miller NR, Lee AG, et al. Normaalin C-reaktiivisen proteiinin esiintyvyys, jossa punasolujen sedimentaationopeus on kohonnut biopsiassa todetussa jättisoluarteriitissa. Oftalmolia. 2006 loka;113(10):1842-5.
13. Barash P, Cullen B, Stoelting R, et al. Clinical Anesthesia, 6th Edition, Section VII. Philadelphia: Lippincott, Williams ja Wilkins; 2009.
14. Arnold AC. Nonarteriittisen anteriorisen iskeemisen optikusneuropatian patogeneesi. J Neuroophthalmol. 2003;23(2):157-163.
15., Collignon-Robe NJ, Feke GT, Rizzo JF. Näköhermon pään verenkiertoa nonarteritic anteriorinen iskeeminen optinen neuropatia ja näköhermon tulehdus. Silmätaudit. 2004;111(9):1663-72.
16. Fraunfelder FT, Roy FH. Nykyinen Silmähoito 2. Philadelphia: W. B Saunders; 1985.
17. Knight CL, Hoyt WF. Optisen levyn drusenin aiheuttama monokulaarisokeus. Am J Ophthalmol. 1972;73:890-4.
18. Sarac O, Tasci YY, Gurdal C, Voi I. Eriyttäminen näköhermon turvotus alkaen näköhermon pään drusen spectral domain optinen johdonmukaisuus tietokonetomografian. J Neuroophthalmol. 2012 syyskuu;32(3):207-11.
19., Miller N, Subramanian P, Patel V. Walsh ja Hoytin Clinical Neuro-Ophthalmology, essentials, 3rd Ed. Wolters Kluwer; 2016.
20. Brosh K, Strassman I. Unilateral papilledema in pseudotumor cerebri. Semin Ophthalmol. 2013 heinäkuu; 28(4): 242-3.
21. Ford CS, Biller J, Weaver RG. Druseniin liittyvät kenttäviat ja verenvuodot. South Med J. 1983;6(8):1060-2.
22. van Endt JJ, Wessels HA. Paisuminen sokea piste aiheuttama papilledema. Am J Ophthalmol. 1988 Syyskuu;106 (3): 373.
23. Larner, AJ. Kaikki aamuiset päänsäryt eivät johdu aivokasvaimista. Pract Neurol. 2009 huhtikuu; 9(2): 80-4.
24., Rose GE. Posturaalinen näköaistin hämärtyminen inaktiivista kilpirauhasen silmäsairautta sairastavilla potilailla; variantti ”hydraulinen” tauti. Eye (Lond). 2006 lokakuu; 20 (10): 1178-85.
25. Päänsärky Luokituskomitea International Headache Society. International Classification of Headache Disorders, 3. painos. Kefalalgia. 2013;33(9):629-808.