aunque una conexión entre la firmeza del ojo y la ceguera se registró ya en los años 1600, todavía no tenemos un método perfecto para medir la presión intraocular (Pio); todos los métodos actuales están influenciados por varios-factores oculares y solo nos puede dar una estimación de la presión intraocular.
Las lecturas precisas y precisas de la PIO son imprescindibles para evaluar el riesgo de un paciente de daño progresivo del nervio óptico., Las mediciones inexactas o inconsistentes de la PIO impiden que el médico tome decisiones precisas de tratamiento y manejo y pueden poner al paciente en riesgo de pérdida del campo visual. Los médicos necesitan desarrollar una técnica consistente, reproducible y confiable para obtener mediciones de Pio para que puedan compararse con la confianza a lo largo del tiempo.
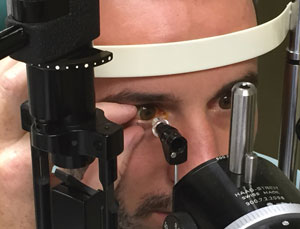
Aquí hay algunas recomendaciones útiles para tener en cuenta al medir la PIO de un paciente (a menos que se indique lo contrario, las recomendaciones se refieren a la tonometría de aplanación DE Goldmann, GAT):
considere la posición, la comodidad y la ropa del paciente antes de verificar la PIO.asegúrese de colocar al paciente correctamente en la lámpara de hendidura sin molestias. La cabeza y el mentón deben estar en contacto con la frente y el mentón y el canthi lateral debe estar alineado con la línea en el marco de la lámpara de hendidura.
Anime al paciente a respirar normalmente., Es común que los pacientes aguanten la respiración por ansiedad, posicionamiento deficiente o ambos, durante una medición de la PIO. Esto puede aumentar la presión venosa de la maniobra de Valsalva, resultando en una lectura inexactamente alta.1
Por último, los estudios han encontrado que los collares apretados, las corbatas u otra ropa restrictiva alrededor del cuello pueden causar un aumento de la presión venosa cuando el paciente extiende su cuello hacia adelante, lo que resulta en una lectura de Pio incorrectamente alta.2 Haga que el paciente afloje cualquier collar o corbata que pueda ser demasiado restrictiva para obtener una medición precisa.,
no apliques presión sobre el globo. No dejes que los pacientes cierren los ojos.
La presión externa al globo puede influir en la medición. Esto puede ocurrir cuando el paciente aprieta los ojos o cuando el examinador aplica presión inadvertidamente sobre el globo terráqueo.
muchos pacientes necesitan asistencia para abrir adecuadamente sus ojos durante la tonometría. Tamaños de fisuras pequeñas, dermatocalasis, pestañas largas, blefaroespasmo y el reflejo o miedo de un objeto cerca del ojo pueden hacer que la obtención de una lectura de presión sea difícil y artificialmente alta.,tipos comunes de tonometría la tonometría de aplanación se basa en el principio Imbert-Fick, que afirma que la presión (P) dentro de una esfera es igual a la fuerza (F) necesaria para aplanar su superficie dividida por el área (A) de aplanamiento, P=F/A. 1 en la práctica, múltiples métodos utilizan este concepto de aplanar la córnea para medir la presión intraocular. Las propiedades físicas de la superficie ocular—particularmente la resistencia corneal y la tensión superficial de las lágrimas—tienen una influencia práctica en las mediciones de aplanación.,7 varios métodos de medición de la PIO emplean tonometría de aplanación, incluyendo:
• tonometría de aplanación Goldmann (GAT), introducido en la década de 1950, se considera actualmente como el estándar de referencia. El método consiste en ponerse en contacto con una córnea anestesiada con una punta tonómetro de aproximadamente 3,06 mm de diámetro y el uso de colorante fluoresceína en la película lagrimal precorneal para determinar la fuerza necesaria para aplanar la córnea. El tamaño de la punta tonómetro es deliberado para minimizar el impacto de la resistencia corneal y la tensión superficial de la película lagrimal.,7 dos semicírculos son visibles a través del bi-prisma. El examinador gira la perilla de tensión que altera la fuerza aplicada a la córnea, y la PIO se determina en mm HG cuando el aspecto interno de los dos semicírculos están en contacto entre sí.
• un tonómetro Perkins se asemeja a un GAT y utiliza el mismo prisma aplanante, pero es portátil y se puede utilizar en pacientes que no están siendo probados con una lámpara de hendidura en la oficina, aquellos con limitaciones físicas que les impiden posicionarse en una lámpara de hendidura y los que están siendo probados en la posición supina.,
• tonometría sin contacto (NCT), también conocida como la «prueba de soplo de aire», utiliza el aumento de las intensidades del aire para aplanar el ápice de la córnea no anestesiada. La fuerza utilizada para aplanar la córnea es detectada por sensores, registrada y convertida a mm Hg. El beneficio de NCT es que no se requiere anestesia ya que la córnea no se contacta durante el procedimiento.
• El Tono-Pen (Reichert) es un dispositivo electrónico de mano que utiliza un pequeño émbolo para medir la resistencia de una córnea anestesiada cuando está en contacto., Tiene un área conocida de aplanamiento y se correlaciona bien con GAT en rangos de Pio «normales». El dispositivo es fácilmente portátil y es más ventajoso cuando se usa en córneas cicatrizadas o edematosas. Sin embargo, utiliza una punta de látex Desechable y está contraindicado si el paciente tiene una alergia al látex.
tonometría de rebote asume que los ojos más duros (aquellos con una Pio alta) inducirá una desaceleración más rápida de una sonda que un ojo más suave (aquellos con una Pio baja). La velocidad de rebote se convierte entonces en mm Hg.,
• Icare (Icare), el dispositivo portátil más nuevo de esta categoría, mide la corriente de inducción creada cuando la sonda de metal con punta de plástico rebota en la córnea y se devuelve al dispositivo. Este método mide la PIO relativamente rápido y no requiere anestesia.
evite aplicar presión sobre el globo cuando Mantenga los párpados abiertos, y asegúrese de que el área de contacto esté libre de pestañas. Levante el párpado superior con el dedo índice o medio sin sujetar el párpado contra el globo ocular., Alternativamente, use un hisopo de punta de algodón para enrollar o sostener el párpado superior contra el hueso orbital superior. El párpado inferior puede necesitar ser estabilizado también con el pulgar del médico.
asegúrese de obtener la lectura de presión en la córnea central con el ojo en la mirada primaria. Indique a los pacientes que mantengan ambos ojos abiertos y se concentren en un objetivo distante (como una luz de fijación o un punto más allá de su oreja).
Por último, los pacientes pueden encontrar más fácil mantener los ojos abiertos si abren simultáneamente la boca., Esto puede no ser práctico en la lámpara de hendidura, pero puede ser útil cuando se utilizan dispositivos de mano como el Tono-Pen o Icare.
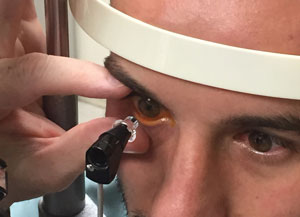
asegúrese de que el área de contacto es libre de pestañas y el paciente no exprimir sus párpados cerrados. Mantenga los párpados abiertos suavemente para evitar cualquier presión sobre el ojo.
utilice la cantidad adecuada de fluoresceína.,
Durante Gat y Perkins tonometría, es importante inculcar la cantidad correcta de fluoresceína en el ojo, utilizando ya sea Fluress (fluoresceína sódica y clorhidrato de benoxinato, Akorn) o fluoresceína tiras con un anestésico tópico.
colocar demasiada fluoresceína en el ojo hará que las ciénagas sean demasiado gruesas, haciendo que la lectura de la PIO se sobrestime. Haga que el paciente parpadee y se limpie los ojos si hay demasiada fluoresceína presente.,
Instile fluoresceína adicional si hay una cantidad inadecuada en la película lagrimal; de lo contrario, las ciénagas aparecerán delgadas y la medición se subestimará.
al medir la PIO, la fuente de luz también es importante. La fuente de luz azul cobalto debe ser brillante, difusa y dirigida oblicuamente hacia la punta del tonómetro.
no use tonometría de contacto en personas con enfermedad corneal activa.utilizar métodos sin contacto, como Tono-Pen, Icare o NCT, en pacientes con infecciones corneales activas o defectos epiteliales corneales., También, tenga cuidado con los pacientes que han sufrido recientemente de una quemadura química ocular o tienen una historia de erosiones epiteliales recurrentes.
si bien las mediciones de la PIO son importantes, debe considerar si es necesario en el equilibrio de causar más insulto corneal, retrasar la curación o aumentar las posibilidades de un paciente de infección corneal. Es importante que el instrumento elegido esté limpio y desinfectado.
tome nota de la ubicación y el tamaño de la enfermedad corneal y elija el mejor método., Recuerde, si el dispositivo Tono-Pen se usa en una ubicación corneal no central, la lectura de la PIO probablemente medirá más alto debido a las diferencias en las propiedades corneales de la córnea periférica.
prismas desechables Tonosafe deben considerarse al usar tonómetros Gat y Perkins. Los prismas desechables Tonosafe reducen el riesgo de propagar la infección al otro ojo u otro paciente. Si bien algunos médicos utilizan los prismas desechables en cada paciente, estos prismas son especialmente buenos para usar en pacientes con enfermedad corneal no central o una infección ocular que no involucra la córnea., Estos prismas desechables también pueden eliminar la necesidad de desinfectar el prisma tonómetro entre cada paciente y disminuye el riesgo de propagación de la infección.
documente y considere las características de la córnea.es importante evaluar la córnea antes de la medición de la PIO para descartar contraindicaciones a la tonometría o observar los hallazgos que pueden influir en la medición. Las propiedades corneales que afectan la resistencia a la aplanación pueden influir en la medición; por ejemplo, la cicatrización puede resultar en una lectura artificialmente alta, mientras que el edema puede causar una lectura más baja., Por último, busque signos de cirugía refractiva previa, ya que la córnea será más delgada que antes de la cirugía, y las lecturas de la PIO pueden ser artificialmente bajas.
CCT’s Impact on IOP and Glaucoma
By Robert J. Murphy, Contributing Writer
dos estudios recientes exploran el vínculo entre el grosor de la córnea central (CCT) y el glaucoma, subrayando la necesidad de realizar lecturas de CCT de referencia antes y durante el tratamiento del glaucoma.,1,2
Los investigadores del Kaiser Permanente Northern California health plan system analizaron los datos de 81,082 pacientes y encontraron que el sexo femenino, el aumento de edad y la raza negra se asociaron con córneas más delgadas en aquellos con o sin glaucoma.1 las conexiones de género y edad no fueron estadísticamente significativas; pero el hecho de que los negros, y en cierta medida los Hispanos, tendieron a tener córneas más delgadas fue notable, especialmente teniendo en cuenta que se sabe que estos grupos tienen una mayor prevalencia de glaucoma., En estos pacientes, el adelgazamiento de CCT representó casi el 30% del mayor riesgo de glaucoma en comparación con los blancos.
Los investigadores todavía no están seguros de si existe un vínculo causal directo entre una córnea delgada y los mecanismos fisiopatológicos del glaucoma, o si estos factores simplemente se coinhereran.
«creo que es coinheredado», dice Theodore Perl, MD, director médico de Corneal Associates of New Jersey En Fairfield, NJ, y el Centro de queratocono de Nueva Jersey. «No lo causa, y no está directamente relacionado. Puede servir como marcador o mediador., Si su córnea es más delgada, busque una posible segunda asociación, que podría ser la susceptibilidad al glaucoma.»
El adelgazamiento Corneal tiene mayor relevancia clínica para el glaucoma, ya que el uso de análogos de prostaglandinas (PAs) y otros medicamentos tópicos para el glaucoma se han asociado con una reducción de la TCC. Un estudio reciente de Alemania buscó determinar si el tratamiento a largo plazo con estos agentes tuvo un efecto significativo en la ECC medida por interferometría de coherencia parcial.2 los investigadores encontraron que más de una media de 4.,A los 2 años, el TCC disminuyó para aquellos tratados con PAs y terapias combinadas con PAs, CAIs y betabloqueantes.
además, se ha demostrado que el adelgazamiento corneal resulta en lecturas de Pio subestimadas: una reducción de 25 µm de CCT puede llevar a una subestimación de la presión de aproximadamente 1 mm. Por lo tanto, los investigadores advierten: «las mediciones de presión intraocular de seguimiento pueden subestimarse para los ojos tratados con los regímenes de tratamiento antes mencionados si el grosor de la córnea central no se mide de manera regular.,»
para la persona típica sin factores de riesgo y con Pio normal, no hay necesidad de preocuparse demasiado por el grosor de la córnea, dice el Dr. Perl. Pero el cuadro clínico cambia para un paciente con antecedentes o riesgo de glaucoma. «En esos casos, uno realmente quiere estar seguro de hacer la medición del grosor de la córnea central como parte de la evaluación de la presión intraocular, para que pueda ponerlo en perspectiva y decir: ‘Ah, su presión es normal hoy, es de 18 mm Hg; pero eso es un poco límite, y tal vez ese 18 mm realmente es de 22 mm porque su córnea es más delgada.»Dice el Dr. Perl., «Así que el optometrista que está manejando este tipo de problemas debería al menos tener eso en el fondo de sus mentes en términos de cuándo es importante hacerlo y qué es.»
1. Wang SY, Melles R, Lin, SC. El impacto del grosor de la córnea central en el riesgo de glaucoma en una gran población multiétnica. J Glaucoma 2014;23: 606-612.
2. Schrems WA, Schrems-Hoesl LM, Mardin CY, et al. El efecto de la administración de drogas antiglaucomatosas a largo plazo sobre el grosor de la córnea central. Glaucoma 2014 Nov. .,
tenga en cuenta el espesor de la córnea central, ya que esto puede influir en las formas comunes de tonometría. Específicamente, Gat asume que la córnea central es de aproximadamente 520µm de espesor. Cuanto más se desvíe la medición del espesor de la córnea central de esta suposición, menos precisa será la medición: las córneas más gruesas se sobreestimarán y las córneas más delgadas se subestimarán. Hay varios nomogramas disponibles para ajustar la lectura en función del grosor de la córnea central, pero ninguno ha sido validado y aprobado universalmente., A menudo es útil considerar cualitativamente la córnea como delgada, gruesa o promedio. Comprender el principio general es lo más importante; asignar un valor numérico específico para ajustar la medición de la PIO no lo es.
no olvides tener en cuenta el astigmatismo corneal.con tonometría aplanación Goldmann, astigmatismo corneal mayor que tres dioptrías puede influir en la medición de la PIO., Un estudio encontró que la PIO se midió mejor en un ángulo diferente, aproximadamente 43° Desde el eje principal del astigmatismo (en menos cilindro), que está marcado en el titular del prisma tonómetro Goldmann con una línea roja.3 Si no se realiza el ajuste de orientación del prisma, las diferentes curvaturas de la córnea influirán en la lectura de la PIO; las lecturas bajas de la PIO se registrarán con astigmatismo con la regla, y las lecturas más altas se registrarán con astigmatismo contra la regla.,1 Tenga en cuenta que las ciénagas aparecerán orientadas oblicuamente y pueden ser más difíciles de ajustar porque la lámpara de hendidura no tiene la capacidad de ajustar las ciénagas diagonalmente.


en lugar de usar GAT para pacientes con astigmatismo, considere usar el Tono-Pen, un neumotómetro u otros dispositivos si la córnea del paciente es significativamente irregular (por error refractivo, cicatrización, ectasia, etc.).
asegúrese de que su instrumento esté calibrado.la mala calibración del instrumento puede resultar en inexactitudes sistemáticas en la medición de la PIO, incluso con una técnica impecable. Consulte el manual del operador del dispositivo para aprender a calibrarlo.
debe calibrar sus instrumentos al menos una vez al año y preferiblemente dos veces al año., Tono-Pen requiere una calibración más regular y recordará al usuario que la calibración es necesaria.
no realice cambios significativos en el tratamiento basados en una medición de la PIO. debido a que la PIO fluctúa durante los períodos diurnos y nocturnos, rara vez debe basar los cambios significativos en el manejo o tratamiento de un paciente en una sola lectura de presión. Repita la medición de la PIO en diferentes momentos del día o en un día diferente para tener en cuenta los cambios normales de la PIO, que pueden fluctuar de 2 mm Hg a 6 mm Hg en un período de 24 horas.,4,5
Los Factores que afectan las fluctuaciones de la PIO no se entienden bien, y los artefactos pueden contribuir potencialmente a las mediciones de la PIO. Incluso los médicos experimentados repiten una medición si la precisión es sospechosa.
Se recomiendan múltiples mediciones para obtener una estimación precisa de la PIO media en dispositivos de tonometría que no sean la aplanación DE Goldmann. Por ejemplo, tonómetros sin contacto (NCT), en comparación con GAT, puede subestimar altos IOPs y sobreestimar Bajos IOPs., Idealmente, tome un promedio de dos a tres lecturas dependiendo del modelo NCT; luego, si las IOPs se consideran altas, bajas o no reproducibles, realice GAT.
de manera similar, los dispositivos Tono-Pen E Icare proporcionan mediciones relativamente precisas cuando la PIO está dentro de los rangos normales; pero cuando sea posible, use GAT para confirmar lecturas altas o bajas.
considere nuevos métodos.
Los investigadores y los médicos están constantemente tratando de desarrollar mejores métodos que los disponibles actualmente para registrar las presiones intraoculares., Otros dispositivos a considerar incluyen:
* el analizador de respuesta Ocular (Reichert) es similar al NCT, pero tiene en cuenta las propiedades viscoelásticas de la córnea, o histéresis corneal. Las ecuaciones matemáticas se utilizan para «corregir» la PIO en función de la elasticidad de la córnea.
• el tonómetro de contorno dinámico Pascal (Ziemer) utiliza una sonda curva, más grande que una punta de GAT, para medir la PIO a través de acoplamiento hidrostático; ha demostrado mediciones excepcionalmente precisas en comparación con otros métodos actuales.,6 Este método también tiene en cuenta las propiedades de la córnea, pero tarda más tiempo en realizarse (aproximadamente 2,5 minutos) que otros métodos.6
• * Los dispositivos de monitoreo de veinticuatro horas permitirían a los médicos analizar las fluctuaciones de la PIO a lo largo del día, en lugar de «instantáneas» momentáneas tomadas durante las horas de oficina. Por ejemplo, la lente de contacto Triggerfish (Sensimed) contiene sensores para monitorear los cambios en la curvatura de la córnea, que los investigadores suponen que se ve afectada por los cambios en la PIO; sin embargo, los hallazgos aún no han sido validados.,
• Los sensores de Pio implantados quirúrgicamente también están en estudio, particularmente para pacientes que ya se someten a cirugía ocular. Actualmente se está investigando la exactitud y precisión de estos dispositivos.
la presión Intraocular es un elemento importante del examen cuando se evalúa a un paciente, y debe hacerse con cuidado y precisión cuando se justifica. Recientemente se han introducido o se están desarrollando diferentes métodos y tecnologías para ayudar a los médicos a obtener mediciones más precisas.,
aún así, la PIO no debe ser el único hallazgo que determina la probabilidad de un paciente de enfermedad progresiva. Muchos otros hallazgos-antecedentes familiares, grosor de la córnea central, otras propiedades corneales, apariencia de la cabeza del nervio óptico, hallazgos del campo visual, entre otros—también deben considerarse al evaluar el riesgo de glaucoma de un paciente.
El Dr. Townsend es optometrista del personal en Bascom Palmer Eye Institute, Miller School of Medicine en la Universidad de Miami en Miami, Fla. Dr Town Townsend ve a los pacientes con el servicio de glaucoma y servicio integral.
Dr., McSoley es optometrista en el Bascom Palmer Eye Institute.
1. Whitacre MM, Stein R. fuentes de error con el uso de tonómetros de tipo Goldmann. Surv Ophthalmol. 1993 Jul-Aug; 38 (1): 1-30.
2. Bain nosotros, Maurice DM. Variaciones fisiológicas en la presión intraocular. Trans Ophthalmol SoC UK. 1959;79:249-60. 3. Goldmann VH, Schmidt T. Uber applanationstonometrie. Oftalmología. 1961;141:441-56.
4. Health Quality Ontario. Curvas de tensión diurnas para evaluar el desarrollo o progresión del Glaucoma: un análisis basado en la evidencia. Ontario Health Technology Assessment Series., 2011;11(2):1-40.
5. Drance SM. La importancia de las variaciones de tensión diurna en los ojos normales y glaucomatosos. Arch Ophthalmol. 1960;64(4):494-501.
6. Okafor KC, Brandt JD. Medición de la presión intraocular. Curr Opin Ophthalmol. 2015 Mar;26(2): 103-9.
7. Gloster J, Perkins es. La validez de la Ley Imbert-Fick como se aplica a la tonometría applanation. Exp Eye Res. 1963 Jul; 2: 274-83.