vizuální aura představuje typ neurologického deficitu známého každému lékaři oční péče. Ačkoli klasicky předchází migréně nebo záchvatu, aura, jednoduše definovaná, je příznakem, nikoli zdravotním stavem pro sebe. Stejně tak pojmy jako vizuální scotomas, amaurózou fugax nebo přechodné vizuální obscurations představují rovněž poruchy zraku; nicméně, oni nemají klasicky předcházet migrenózní bolesti hlavy nebo kortikální aktivitu záchvatu a jsou spojeny s jinými typy patologie., Nicméně, každý termín, pokud je používán za správných okolností, může definovat pozoruhodně podobné vizuální deficity v jednom nebo obou očích.
podstatný seznam diferenciálů musí být zvážen, pokud pacient popisuje takové poruchy zraku, některé spojené s významnou morbiditou. Z tohoto důvodu, stížnost vizuální aura nebo skotom vyžaduje komplexní hodnocení, a neměly by být jednoduše předpokládá, že migrenózní (diagnóza vyloučení)., Pochopení různých typů aury a skotomů a toho, jak jsou přítomny, umožňuje lékařům péče o oči rozlišovat příčiny a vhodně objednat testování pro potenciálně velmi odlišné patologie.

prezentace a patogeneze
vizuální aury nebo skotomy nejsou rozmazané., Vizuální aura je přechodné nebo dlouhodobé vizuální vnímání rušení zkušenosti s migrénou nebo záchvat, který může pocházet od sítnice nebo okcipitální kůry. Vizuální změny popsané pacienty jsou často označovány jako rozmazání, slovo zneužívané pacienty tak často jako slovo “ závratě.“Blur má pro pacienty různé konotativní významy. Aura může být definována jako pozitivní (vidět něco, co tam není) nebo negativní (nevidět něco, co tam je). Kromě toho může být skutečný obraz falšován(zdá se větší, vytrvá atd.). Vizuální aury mohou být přechodné (např.,g., několik sekund) nebo dlouhodobé (možná měsíce), a co je důležité, mohou být doprovázeny bolestmi hlavy nebo jinými typy aury, jako je vertigo, necitlivost, brnění nebo afázie.
definice vizuálního skotomu je podobná definici vizuální aury. Diferenciály pro skotom také zahrnují migrénu a záchvaty, ale termín je vhodněji spojen s ischemií, degenerací a záněty sítnice, paraneoplastickými syndromy a dalšími neurologickými poruchami., Pro vizuální scotomas, primární patogeneze může dojít na úrovni receptorů, retinální arteriální strom, krátkých zadních ciliárních tepen, oční tepny, zrakového nervu, krční tepny, vertebrobazilární tepny nebo mozkové hemisféry.
migrénové typy aury ve skutečnosti nezahrnují žádnou detekovatelnou tkáňovou patologii ani malé nebo žádné očekávání trvalého deficitu; migréna s aurou však prokázala zvýšené riziko mrtvice.1 ischemické příčiny, za předpokladu, že ischemický práh není výrazně překonán, mají celkové zotavení., Jiné příčiny vizuálního skotomu mohou být samy omezené nebo vyžadují významný zásah, aby se zabránilo další morbiditě nebo úmrtnosti.
retinální příčiny
Aura, která vzniká v sítnici, se bude prezentovat pouze jako neformovaný skotom nebo vizuální vada, která je buď pozitivní nebo negativní. Na úrovni sítnice nejsou vytvořené obrazy možné.2 i když technicky aura může zahrnovat macropsia nebo mikropsie, na úrovni sítnice, to by mohlo dojít, s konkrétní a obvykle prokazatelné změny, jako je makulární edém nebo celofánu makulopatie, a to by nemělo být přechodné povahy.,3 přechodné příčiny mikropsie nebo makropsie se jinak vyskytují kortikálně.
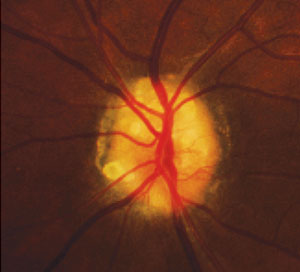
Zrakového nervu drúzy viditelné na povrchu nervu v 32-rok-stará žena. Foto: Denise Goodwinová, OD.
Aura na úrovni sítnice bude pravděpodobně jednostranná, ale to může být obtížné objasnit z historie pacienta. Jednostrannost je prakticky nezbytná pro přiřazení aury sítnici. V průměru retinální aura trvá až jednu hodinu a je nejčastěji embolická a zřídka migréna.,
negativní vizuální aura považovaná za sekundární k embolizaci se běžně označuje jako amaurosis fugax. Studijní skupina Amaurosis Fugax definovala pět různých tříd přechodné monokulární slepoty na základě jejich předpokládané příčiny: embolické, hemodynamické, oční, neurologické a idiopatické.4 absence vidění může nebo nemusí postupovat napříč zorným polem. Migréna sítnice může mít za následek stejný typ vizuálního deficitu (negativní aura); je však také možný pozitivní skotom nebo slepota., Všimněte si, že migrény sítnice jsou často, ale ne vždy, spojené s bolestmi hlavy na stejné straně jako vizuální deficit během jedné hodiny. Embolické události mohou nebo nemusí být spojeny s bolestem hlavy.
retinální ischemické příhody jsou pravděpodobnější u starších osob s anamnézou kardiovaskulárních onemocnění / hypertenze.5 do jisté míry mohou být koagulopatie nebo hyperviskozitní syndromy také spoluviníky a vyžadují zvážení, pokud není identifikován zdroj embolie.6 mladších pacientů bez anamnézy kardiovaskulárních onemocnění s větší pravděpodobností trpí migrénou., Protože monokulární přechodná ztráta zraku lokalizované sítnice (klasicky označovány jako amaurózou fugax) může mít mnoho příčin, pečlivá anamnéza je důležitá. Je důležité, aby pacienti a jejich internista být určováno oční péče poskytovatele, pokud jde o příslušné testy pomoci při diagnóze z velkého potenciálu diferenciální. Opět si všimněte, že migréna je diagnózou vyloučení.
nemrainózní skotomy spojené se sítnicí se mohou objevit také na úrovni fotoreceptorů/RPE. Sítnice v klidovém stavu je depolarizována. Stav depolarizace vyžaduje energii., Zejména onemocnění RPE může interferovat s výrobou energie, což může mít za následek lokalizované oblasti konstantní hyperpolarizace postižených prutů a kuželů. Jako výsledek, konstantní blikající nebo šumivé skotom může dojít a může trvat měsíce nebo roky.7 Pozitivní kontinuální šumivé scotomas byly hlášeny s podmínky, jako je rakovina spojená retinopatie, retinitis pigmentosa, nebo jiné odchlípení degenerations/záněty jako je více pomíjivý bílá tečka syndrom nebo idiopatická blind spot rozšíření.,8-10
Často, poruchy sítnice odhalit sami ophthalmoscopically; nicméně, konečné dysfunkce na úrovni RPE/fotoreceptory může vyžadovat multifokální ERG testování, protože fundus vzhled, stejně jako fluorescenční angiografie může být normální. Retinopatie spojená s rakovinou (auto) může mít za následek vnímání vířících mraků kouře a občasných slabých záblesků světla.11 Oftalmoskopicky je vzhled fundusu brzy normální, ale testování ERG může odhalit významnou dysfunkci prutů a kuželů.,
AUTO je paraneoplastický syndrom, ve kterém self-protilátky jsou namířeny směrem k nádoru, ale také útočit na konkrétní místa v sítnici, nakonec končit v arteriole útlum, RPE mramorování a disk bledost. Nejčastěji je spojena s malobuněčným karcinomem plic, ale byla popsána u jiných malignit, jako je rakovina prsu, gynekologie a prostaty., CT vyšetření hrudníku nebo celého těla může být navrženo u jinak zdravých pacientů k odhalení tvorby nádoru.
pacienti s takovými poruchami ovlivňujícími funkci kužele mají tendenci vidět horší za jasného světla (hemeralopie), což je často klinicky kontraintuitivní. Stížnosti pacientů na oslnění a (získanou) fotofobii jsou běžné u kuželového onemocnění. Rod onemocnění, nicméně, je spojena s problémy s nočním viděním (nyctalopia). Pacienti, kteří si stěžují na potíže s denním i nočním viděním, vyžadují multifokální ERG testování, které může odhalit dysfunkci i při absenci vizuální aury., Fotopsie jsou jednoduše spojeny s vitreoretinální interakcí.
Zrakového Nervu Onemocnění
Na úrovni zrakového nervu, non-migrenózní ztráta zraku může dojít s poruchy spojené s centrální retinální tepny nebo krátké zadní tepen. Kromě toho může být drusen optického nervu nebo papilém také spojen s aurou.
onemocnění zrakového nervu zpravidla produkuje neformované skotomy, které jsou negativní a zřídka pozitivní.,2 embolické onemocnění blokující centrální retinální tepnu nebo okamžitě při bifurkaci vytváří negativní skotom, který je buď difúzní, nebo altitudinální. Deficit může nastat po dobu několika sekund nebo až 20 až 30 minut. Zřídka je aura pozitivní a nepravděpodobné, že by pochodovala. I když lákavé zařadit útoky amaurózou fugax jako embolické, oční péče, musí vždy mějte na paměti, arteritidy, kde patogenezi může zahrnovat oční tepny nebo některý z jeho pobočky.,
Srdeční, krční a další studium by mělo být doprovázeno sedimentace a C-reaktivního proteinu, zejména u pacientů nad 50.12 záměrem je vyloučit arteritida a potenciál důsledku nearteritické ischemické neuropatie optického nervu. Krátké zadní ciliární onemocnění je obvykle zánětlivé, protože tyto cévy nejsou anatomicky náchylné k embolickému onemocnění.13 nearteritické onemocnění, které má za následek přední ischemickou optickou neuropatii, je považováno za sekundární k arteriolarsclerotickému onemocnění nebo dokonce možná vaskulární dysregulaci; přesná patofyziologie však není známa.,14,15
Pacienti podezření, temporální arteritida, by měly být okamžitě umístěny na 60 mg do 80 mg prednisonu perorálně a poslal do laboratoře pro rychlost sedimentace a C-reaktivního proteinu zkoušek. Laboratorní testování nebude ovlivněno několik dní po zahájení léčby prednisonem a neodhalí falešně negativní rychlost sed nebo C-reaktivní protein.16 Prednison terapie je poskytována s cílem prevence důsledku nearteritické ischemické neuropatie optického nervu a okamžité oslepnutí, což je skutečný důsledek artritidy a může nastat kdykoliv., Arteritida je jeden z více společných příčin, jimž lze předcházet ztrátě zraku, pokud jsou zjištěny a měly by vždy být podezření u pacientů s tranzitorní centrální, výškové ztráty zraku nebo obojí.
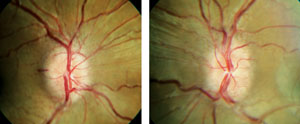
Poznámka: bilaterální, symetrický vzhled edém oční papily. Foto: Denise Goodwinová, OD.
přetížení hlavy optického nervu může také vést k přechodnému stmívání zraku, zejména při posturálních změnách., Zrakového nervu drúzy jsou prostor-zabírat léze věřil vést některé stupeň disku přetížení, které mohou produkovat definovanými přetrvávající pole vady, negativní scotomas nebo obojí, které se mohou značně lišit (10 až 15 sekund až několik hodin) a jsou často vysráží s posturální změny.17
disk drusen jsou často nesprávně diagnostikovány jako papilledema, protože jejich hodnocení židle často připomíná papilledema. Vodítka pro diagnostiku disku drúzy zahrnovat přítomnost spontánní venózní pulsace, anomální větvení arterials (trifurcations), stejně jako peripapillary pigmentovým změnám., Krvácení může být přítomno a jsou hlubší a soustředné. Autofluorescence disku drusen může být prokázána s modrým filtrem fotografie. Pohřben drúzy jsou nejlepší vizualizovány pomocí ultrazvuku odhalit hyalinní orgány v rámci nervu; non-kontrastní CT je také užitečné, jako je OCT, rozlišovat optický disk drúzy z papilledema.18
i když mají zcela odlišné patogeneze, papilledema může také vyústit v negativní vizuální scotomas (sekundy až hodiny), že může dojít také s posturální změny v jednom nebo obou očí, podobně na disk drúzy.,19
Pacienti s originální papilledema bude klasicky přítomné s bilaterální zduření nebo zvýšené optické disky s nezřetelné disk marže, i když jednostranné papilledema s otevírací tlaky jak vysoce jak 350 mm byly zaznamenány, matoucích diagnózy.20 Papilledema pacientů může být zcela asymptomatická, stejně jako disk drúzy pacientů, odhalující žádné vizuální nebo významné změny pole. Oba papilledema a disk drúzy pacientů může mít rozšíření slepé skvrny na obou očích, takže to není odlišení.,21,22 Typicky, pacienti s papilledema bude demonstrovat žádné spontánní venózní pulsace, protože zvýšení mozkomíšního tlaku (typicky > 250 mm H2O). Při dotazování mohou být pacienti nakloněni popsat nedávnou historii bolesti hlavy, zejména po probuzení.23 krvácení, pokud jsou přítomny, mají tendenci být povrchní ve vrstvě nervových vláken a venuly mohou odhalit pasivní přetížení.
Papilledema je považován za jednu z pravých očních mimořádných událostí a pacienti by měli být přepraveni přímo do nemocnice, pokud existuje podezření., Další dělené nebo „hydraulické“ patologických stavů, vyplývající v tlaku na vrcholu oběžné dráhy může také vyústit v posturální vizuální obscurations; proto, orbitální onemocnění by měly být také uchovávány v paměti.24
vertebrobazilární dysfunkce
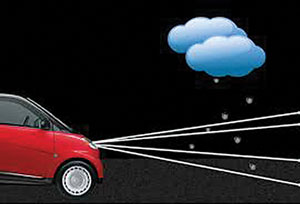
přechodná ischemie ovlivňující vertebrobazilární oběh má tendenci produkovat bilaterální negativní skotomy, ale příležitostně může být pacient přítomen s pozitivním skotomem. Pozitivní vizuální jev je často popisován jako “ sníh padající paprskem světlometu.,“Stejně jako ostatní přechodné ischemické ataky, vizuální jev může trvat několik minut nebo déle, a může být spojena s jinými vertebrobazilární příznaky, jako jsou snížené vědomí, dvojité vidění, hučení v uších, závratě nebo dysartrie.7.
i když migrenózní epizody mohou být spojeny se stejnými deficity, jako většina migrenózní syndromy, bolesti hlavy budou následovat v méně než 60 minut a žádné schodky, bude zcela vyřešit během 60 minut. Vizuální deficit je stále pravděpodobné, že nějaký typ probleskující nebo opevnění skotom, i když migrenózní., Vzhledem k podobnosti příznaků a potenciálu pro zotavení s jedním mechanismem je neurologické a kardiovaskulární hodnocení zaručeno s počátečním nástupem.
Mozkové Hemisféry Zapojení
Nejvíce typicky, vizuální aura, které se vyskytují v důsledku mozkové onemocnění jsou embolické, migrenózní nebo zabavení související. Kortikální aura bude dvoustranná a může trvat kdekoli od sekund do hodiny. V závislosti na umístění (parietální, temporální nebo okcipitální) obsadí aura tu část zorného pole odpovídající postiženému laloku.,
ischemické příhody opět pravděpodobně vyvolávají negativní skotom nebo auru a nikoli pochod. Migrainózní aura je pravděpodobnější, že bude pozitivní (často popisovaná jako scintilační) a zpravidla bude pochodovat. Tato vizuální aura může nebo nemusí být doprovázena bolestmi hlavy. V případě ischémie se bolest hlavy obvykle vyskytuje během nástupu aury a vizuální deficit je obvykle negativní. Při migréně je aura doprovázena nebo následována během 60 minut bolestmi hlavy.24 pokud oblasti vizuální asociace (tj., jsou ovlivněny, potenciální jevy, které se mohou objevit, zahrnují pallinopsii, makropsii, mikropsii a vytvořené vizuální halucinace. Záchvaty postihující týlní nebo někdy temporální lalok mohou také způsobit neformované vizuální halucinace (barevné kruhy), ale mohou také vést k vytvořeným vizuálním halucinacím.7 záchvatová aktivita bude pravděpodobně spojena s jinými záchvaty, jako je odchylka očí nebo rychlé blikání.
kromě bolesti hlavy mohou vizuální auru doprovázet další neurologické deficity., S migrénou budou vlny deprese, které se šíří z vizuální kůry, obvykle postupovat dopředu, což ovlivní pocit nebo sílu motoru. Každý nový deficit za sebou může trvat až 60 minut. Proto počáteční vizuální aura může následovat parietální postižení (necitlivost a brnění), pak čelní postižení (slabost motoru). Očekává se, že tento proces bude trvat až 180 minut (3×60). Jak je typické pro migrénu, očekává se, že deficity budou pochodovat a bolesti hlavy se mohou objevit kdykoli během 60 minut po nástupu první aury., Klasicky ischemické příhody nevedou k pochodu a bolesti hlavy se s největší pravděpodobností vyskytnou na počátku ztráty zraku. Jednou z výjimek konvenční vizuální aury je komplikace migrény “ perzistentní aura bez infarktu.“V tomto případě přetrvávající vizuální aura-obvykle bilaterální-zůstane po dobu nejméně jednoho týdne a možná měsíců nebo let bez důkazu ischemického poškození.25 potvrzení se stanoví pomocí zobrazovacích studií, které zůstávají negativní.
Dr., Banyas praktikuje v podnikovém prostředí optometrie, a poskytuje péči o oči více než 15 ošetřovatelská zařízení ve větší oblasti Pittsburghu.
1. deFalco FA. Migréna s aurou: kteří pacienti jsou nejvíce ohroženi mrtvicí? Neurol Sci. 2015 Smět: 36 Suppl 1: 57-60.
2. Ettinger AB, Veisbrot DM, eds. Neurologická diferenciální diagnostika: případový přístup. Cambridge, NY: Cambridge University Press; 2014.
3. Wiecek E, Laškari k, Dakin S, Bex P. nové kvantitativní hodnocení metamorfopsie v makulopatii. Invest Ophthalmol Vis Sci. 2015 leden:56(1):444-504.
4. Studijní Skupina Amaurosis Fugax., Současné řízení amaurosis fugax. Mrtvice. 1990 Únor; 21(2): 210-8.
5. Callizo J, Feltgen N, Pantenburg S, et al. Kardiovaskulární rizikové faktory při okluzi centrální retinální tepny: výsledky prospektivního a standardizovaného lékařského vyšetření. Oftalmol. 9. července .
6. Schockman S, Glueck CJ, Hutchins RK, et al. Diagnostické důsledky oční vaskulární okluze jako první trombotické události spojené s faktor V Leiden a protrombinu heterozygotnosti genu. Clin Oftalmol. 2015 duben 3; 9: 591-600.
7. Purvin VA, Kawasaki a. běžné Neuro-oční nástrahy., Cambridge, NY: Cambridge University Press; 2009.
8. Crawford C, Igboeli o. přehled zánětlivých chorioretinopatií: syndromy bílé tečky. Zánět ISRN. 783190. .
9. Gass JD. Překrytí mezi akutním idiopatickým syndromem rozšíření slepého místa a dalšími stavy. Arch Oftalmol. 2001;119:1729-30.
10. Jampol LM, prosévání PA, Pugh D, et al. Syndrom více evanescentních bílých teček. I. klinické nálezy. Arch Oftalmol. 1984;102:671-4.
11. Jacobsen DM, Pomeranz HD. Paraneoplastická onemocnění neuro-očního zájmu. In: Nj Newman, V Biousse, JB Kerrison, eds., Walsh a Hoytova klinická Neuro-oftalmologie, 6.ed. Svazek 2. Philadelphia: Lippincott; 2005.
12. Parikh M, Miller NR, Lee AG, et al. Prevalence normálního C-reaktivního proteinu se zvýšenou rychlostí sedimentace erytrocytů v biopsii prokázané arteritidě obrovských buněk. Oftalmol. 2006 Říjen; 113(10):1842-5.
13. Barash P, Cullen B, Stoelting R, et al. Klinická anestézie, 6. vydání, sekce VII. Philadelphia: Lippincott, Williams a Wilkins; 2009.
14. Arnold AC. Patogeneze nonarteritické přední ischemické optické neuropatie. J Neuroophthalmol. 2003;23(2):157-163.
15., Collignon-Robe NJ, Feke GT, Rizzo JF. Cirkulace hlavy optického nervu v nearteritické přední ischemické optické neuropatii a optické neuritidě. Oftalmologie. 2004;111(9):1663-72.
16. Fraunfelder FT, Roy FH. Současná Oční Terapie 2. Philadelphia: W. B Saunders; 1985.
17. Rytíř CL, Hoyt WF. Monokulární slepota z drusenu optického disku. Am J Oftalmol. 1972;73:890-4.
18. Sarac o, Tasci YY, Gurdal C, může i. diferenciace edému optického disku z hlavy optického nervu drusen s optickou koherenční tomografií spektrální domény. J Neuroophthalmol. 2012 Září;32(3): 207-11.
19., Miller N, Subramanian P, Patel v. Walsh a Hoytova klinická Neuro-oftalmologie, základy, 3.ed. Wolters Kluwer; 2016.
20. Brosh K, Strassman i. jednostranný papilledém v pseudotumoru cerebri. Semin Oftalmol. 2013 červenec; 28(4): 242-3.
21. Ford CS, Biller J, Weaver RG. Defekty a krvácení spojené s drusenem. Jižní Med J. 1983; 6 (8): 1060-2.
22. van Endt JJ, Wessels HA. Rozšíření slepé skvrny způsobené papilledémem. Am J Oftalmol. 1988 září;106(3): 373.
23. Larnerová, AJ. Ne všechny ranní bolesti hlavy jsou způsobeny nádory mozku. Pract Neurol. 2009 Duben; 9(2): 80-4.
24., Rose GE. Posturální vizuální zatemnění u pacientů s neaktivním onemocněním štítné žlázy; varianta „hydraulické“ nemoci. Eye (Lond). 2006 Říjen; 20(10): 1178-85.
25. Výbor pro klasifikaci bolesti hlavy Mezinárodní společnosti pro bolesti hlavy. Mezinárodní klasifikace poruch bolesti hlavy, 3. vydání. Cefalalgie. 2013;33(9):629-808.